Wat houdt de vaginaplastiek in? Hieronder leest u over de gang van zaken rond de operatie, de risicos van de ingreep en de postoperatieve periode.
De vaginaplastiek is een operatie waarbij een vagina wordt gemaakt van uw eigen genitale weefsel. Na de vaginaplastiek dient u de vaginale holte altijd te moeten blijven onderhouden middels dilateren en inwendig spoelen om de functionaliteit van de vagina te behouden.
Bij een vaginaplastiek worden uw testikels verwijderd. Het verwijderen van de testikels kan leiden tot vermindering van libido. Ook wordt u definitief onvruchtbaar. Klik hier voor meer informatie over vruchtbaarheid(sbehoud).
(Nog) niet opereren
Ook zonder operatie kunt u uw lichaam aanpassen om uw genderdysfore gevoelens te verlichten; dit noemen we niet-medische opties. Meer informatie kunt u vinden op de website van de GenderAid.
Voorbereiding op de operatie
Locatie van de operatie
De vaginaplastiekoperatie vindt plaats in Amsterdam UMC, locatie Vumc of in een van de klinieken die bij het Genderteam is aangesloten.
Alvast aanschaffen
Als voorbereiding op (de periode na) de operatie kunt u alvast een aantal dingen aanschaffen:
- Katoenen maandverband, zonder chemicaliën. Bij voorkeur een huismerk of van bijvoorbeeld het merk Kotex.
- Wijd (loszittend) ondergoed of een netbroekje.
- Extra handdoeken en schoon beddengoed voor thuis. Wij adviseren oud beddengoed, i.v.m. eventuele vlekken door vocht- en bloedverlies.
- Paracetamol. Eventueel ibuprofen (in dat geval heeft u ook een maagbeschermers nodig).
Hormoongebruik
U kunt gewoon doorgaan met het gebruik van uw hormonen. Ook de dosering hoeft u niet aan te passen. Na de operatie stopt u met de testosteronremmer. Enkele maanden na de operatie worden uw hormoonspiegels gecontroleerd door de endocrinoloog (hormoonarts).
Voorwaarden voor de operatie
Voor een veilige operatie en het beste resultaat is het belangrijk om te voldoen aan een aantal voorwaarden. De volgende punten worden besproken: stoppen met roken, gezond gewicht, bekkenfysiotherapie en hormoon gebruik.
- u bent gestopt met roken;
- u een gezond gewicht (BMI-waarde > 18 en ≤ 30) heeft;
- uw testosteronwaarden voldoende zijn gedaald (<2 nmol/L);
Voorwaarde 1: Niet roken
Voor een veilige operatie en het beste resultaat opereren wij mensen die niet roken. U kunt op de wachtlijst worden geplaatst als u niet rookt. Bij twijfel wordt met behulp van een urinetest bepaald of u (nog) rookt. Als vlak voor de operatie blijkt dat u nog rookt, wordt de operatie geannuleerd.
Roken vergroot de kans op wondinfecties, vertraagt de wondgenezing en geeft een verhoogde kans op het afsterven van weefsel. Ook geeft het meer littekens.
Voorwaarde 2: Gezond gewicht
Voor een veilige operatie en het beste resultaat opereren wij mensen met een BMI-waarde groter dan 18 en kleiner of gelijk aan 30 zijn. BMI staat voor Body Mass Index: de verhouding tussen uw gewicht en uw lengte. Aan de BMI-waarde kan de arts zien of u een geschikt gewicht voor de operatie heeft.
Het is aangetoond dat mensen met overgewicht (BMI groter dan 30) tijdens en na een operatie een groter risico hebben op trombose, wondinfecties en vertraagde wondgenezing.
Zelf uw BMI berekenen? Dat kan op de website van het Voedingscentrum.
Voorwaarde 3: Lage testosteronwaarde middels testosteronremmers
Na de vaginaplastiek heeft u geen testikels meer, dat betekent dat u na de operatie nog maar een minimale hoeveelheid testosteron in uw lichaam heeft. Het is belangrijk dat voorafgaand aan de operatie al ervaren heeft hoe het voelt om met lage testosteronwaarde te leven(<2 nmol/L).
Bekkenfysiotherapie
Het is wenselijk om voor de vaginaplastiek operatie een bekkenbodemfysiotherapeut te consulteren. De bekkenfysio-therapeut leert u om actief en bewust de bekkenbodemspieren te ontspannen. Soms blijken de bekkenbodemspieren onbewust aangespannen te worden en is het moeilijk om ze bewust te ontspannen. Het is belangrijk om bewuste controle over de bekken-bodemspieren te hebben om goed te kunnen (uit)plassen en ontlasten. Bovendien is ontspanning van deze bekkenbodemspieren na de operatie heel belangrijk bij het dilateren (het openhouden van de vaginaholte) en ter bevordering van de wondgenezing.
De nieuwgevormde vagina dient na de operatie dagelijks met behulp van een dilatator gedilateerd te worden.
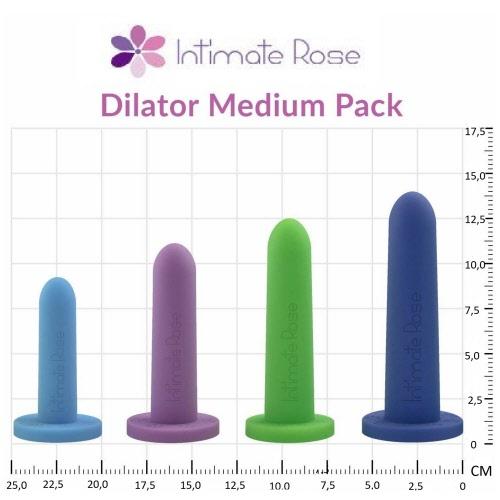
Wij adviseren u hiervoor de dilatatieset aan te schaffen welke op dat moment door de kliniek geadviseerd wordt.
Tijdens het preoperatieve consult bij de bekkenfysiotherapeut krijgt u voorlichting over de rol van de bekkenbodemspieren en hoe u deze kunt aan- en ontspannenSoms wordt u geadviseerd om voor de operatie nog één of meerdere behandelingen bij een bekkenfysiotherapeut te volgen. Samen met u wordt overlegd of deze behandelingen in Amsterdam UMC locatie VUmc of in uw eigen regio kunnen plaatsvinden.
Zorgverzekering
Op het moment van dit schrijven wordt de vaginaplastiek vergoed door de zorgverzekering. Dat kan veranderen, want zorgverzekeringen hebben het recht om zelf hun voorwaarden aan te passen. Neemt u daarom bij twijfel contact op met uw zorgverzekeraar.
De operatie en operatietechnieken
De operatie duurt ongeveer 3 uur.
Hieronder leest u de verschillende operatietechnieken welke in Amsterdam UMC uitgevoerd kunnen worden.
- Penisinversie vaginaplastiek
- Vaginaplastiek met huidtransplantaat
- Darm vaginaplastiek
Penisinversie vaginaplastiek
Penisinversie vaginaplastiek is mogelijk als er voldoende lengte en diameter van de penishuid is. Een ‘normaal’ ontwikkeld
genitaal zonder besnijdenis komt hiervoor gemiddeld genomen in aanmerking.
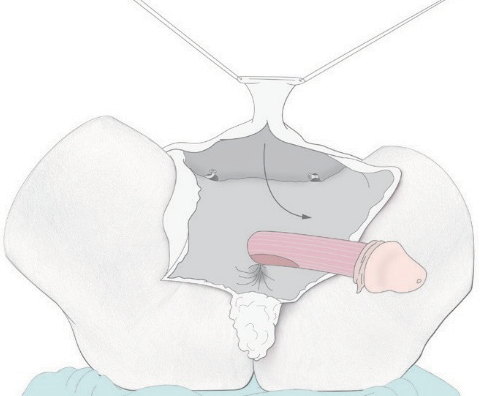
Deze operatie wordt uitgevoerd door de plastisch chirurg met een assistent. Begonnen wordt met het plaatsen van een urinekatheter, een afvoerslangetje dat via de plasbuis wordt ingebracht.
Vervolgens wordt een snede gemaakt in de lengte-richting van de balzak. Een deel van de huid van het perineum (gebied tussen de geslachtsdelen en de anus) blijft hierbij aan de kant van de anus vastzitten.
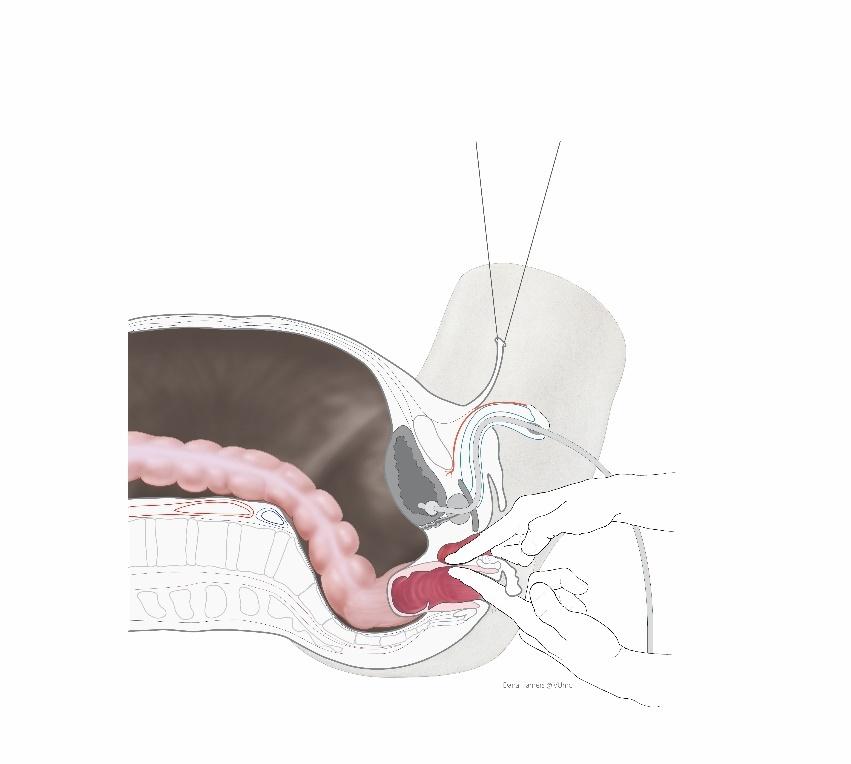
Via deze snede wordt toegang verkregen tot de bekkenbodem. Onder voortdurende controle van de plasbuis en de endeldarm wordt er een holte gecreëerd tussen de endeldarm en de plasbuis/ blaas.
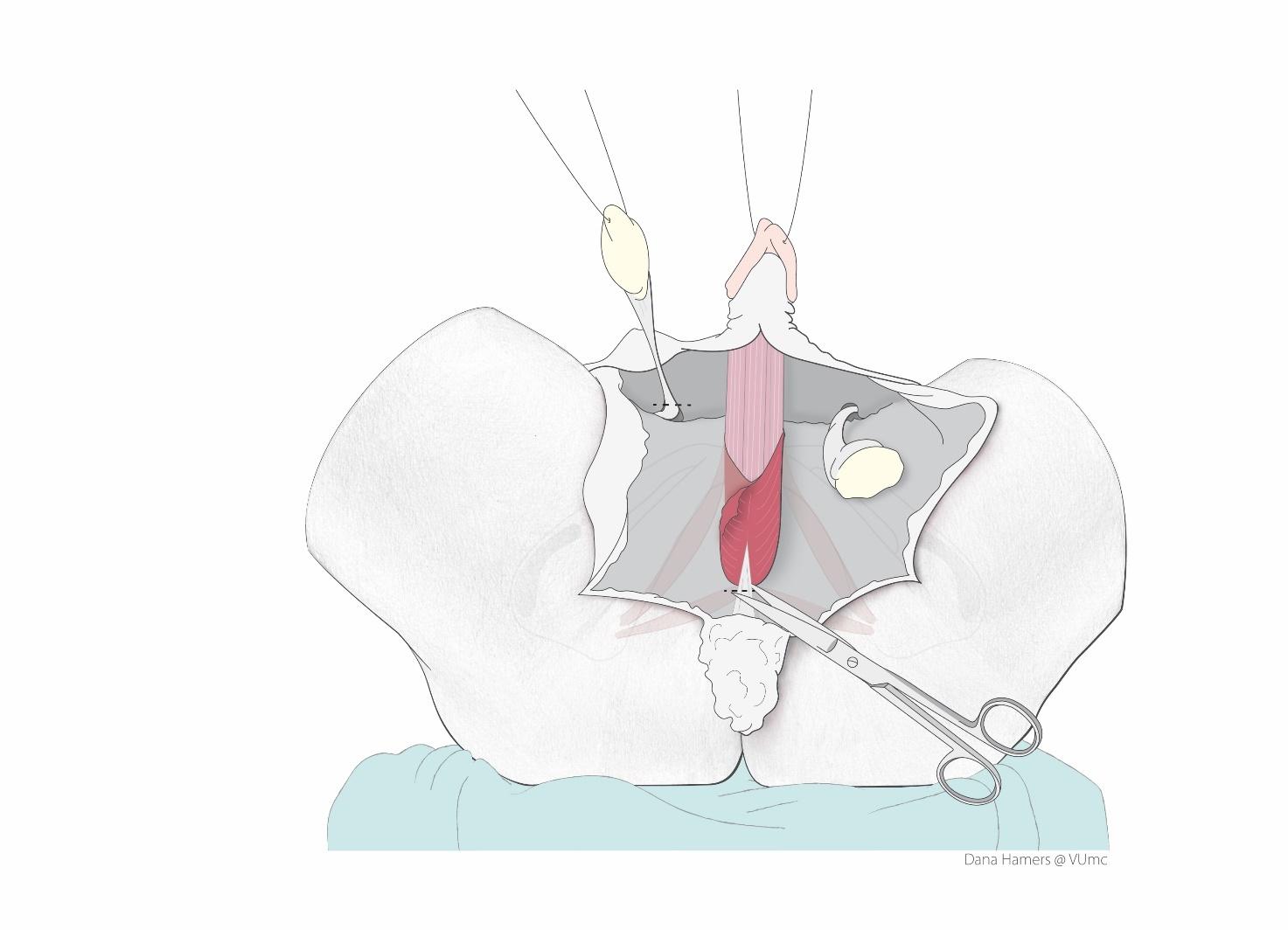
De penishuid wordt van de schacht van de penis afgeprepareerd maar blijft vast zitten aan de schaamheuvelkant. Deze huid is nog steeds doorbloed en gevoelig.
De teelballen en zaadstrengen worden vervolgens verwijderd (castratie).
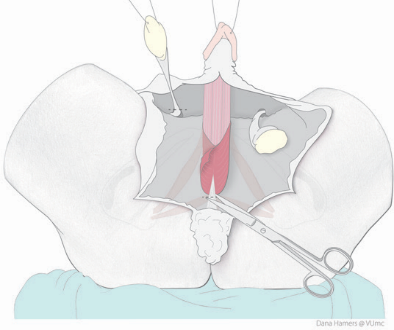
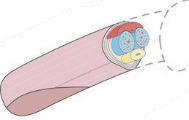
Van de top van de penis, de eikel, en de voorhuid wordt de nieuwe clitoris en de kleine schaamlippen gemaakt. De chirurg gebruikt de bestaande zenuwbaan en bloedvaten, dus het gevoel blijft behouden.
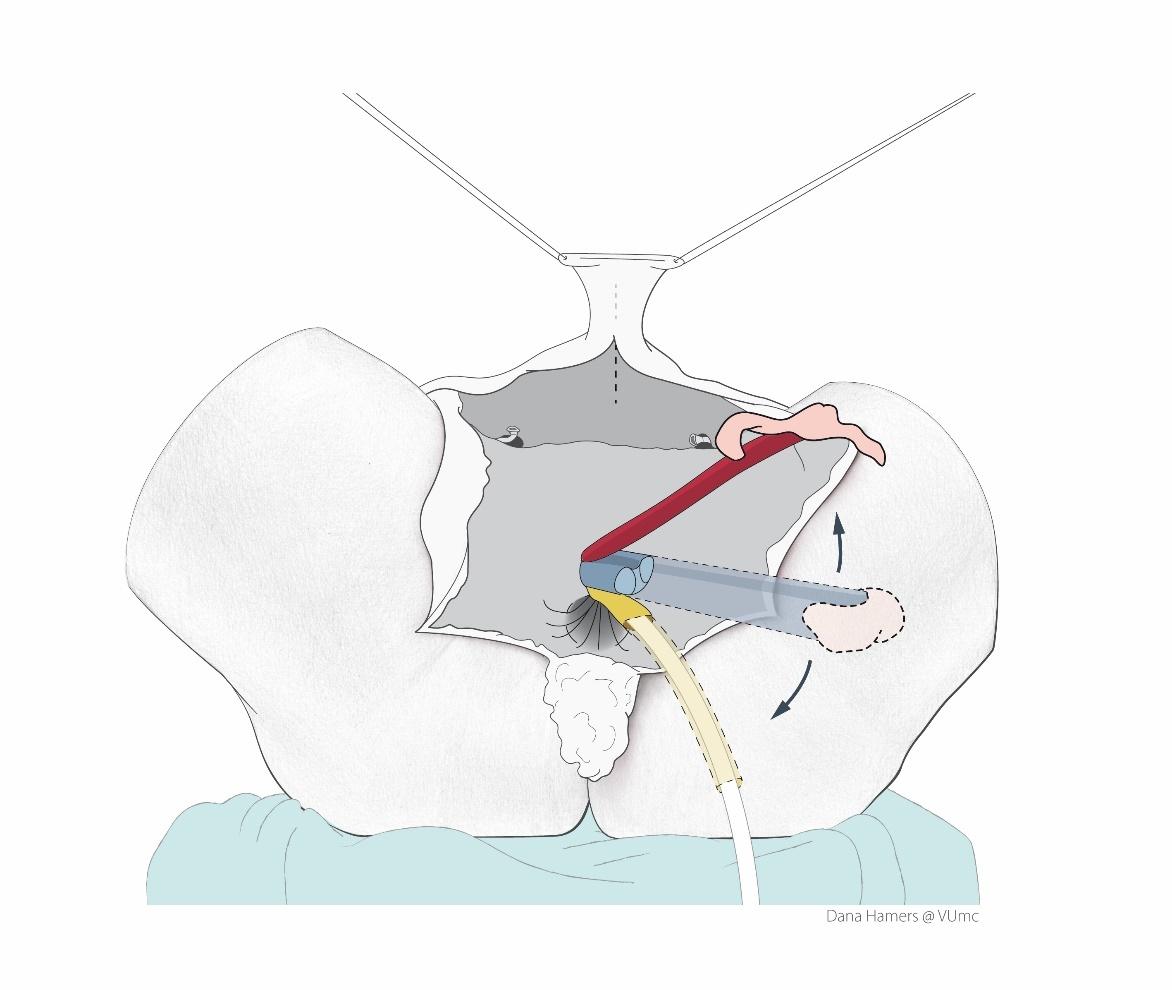
De plasbuis wordt vrijgemaakt en ingekort tot aan de nieuwe ingang. vrijgeprepareerd en ingekort. De zwellichamen worden zoveel mogelijk verwijderd.

De clitoris, binnenste schaamlippen en plasbuis worden op hun nieuwe plek gehecht. Vervolgens worden de capuchon van de clitoris en de binnenste schaamlippen vormgegeven en vastgehecht. De huidlap van het perineum wordt aan de huidslurf van de penisschacht gehecht en de top wordt dicht gehecht. Deze huid wordt in de vaginaholte ingestulpt en vormt de binnen-bekleding van de nieuwe vagina.
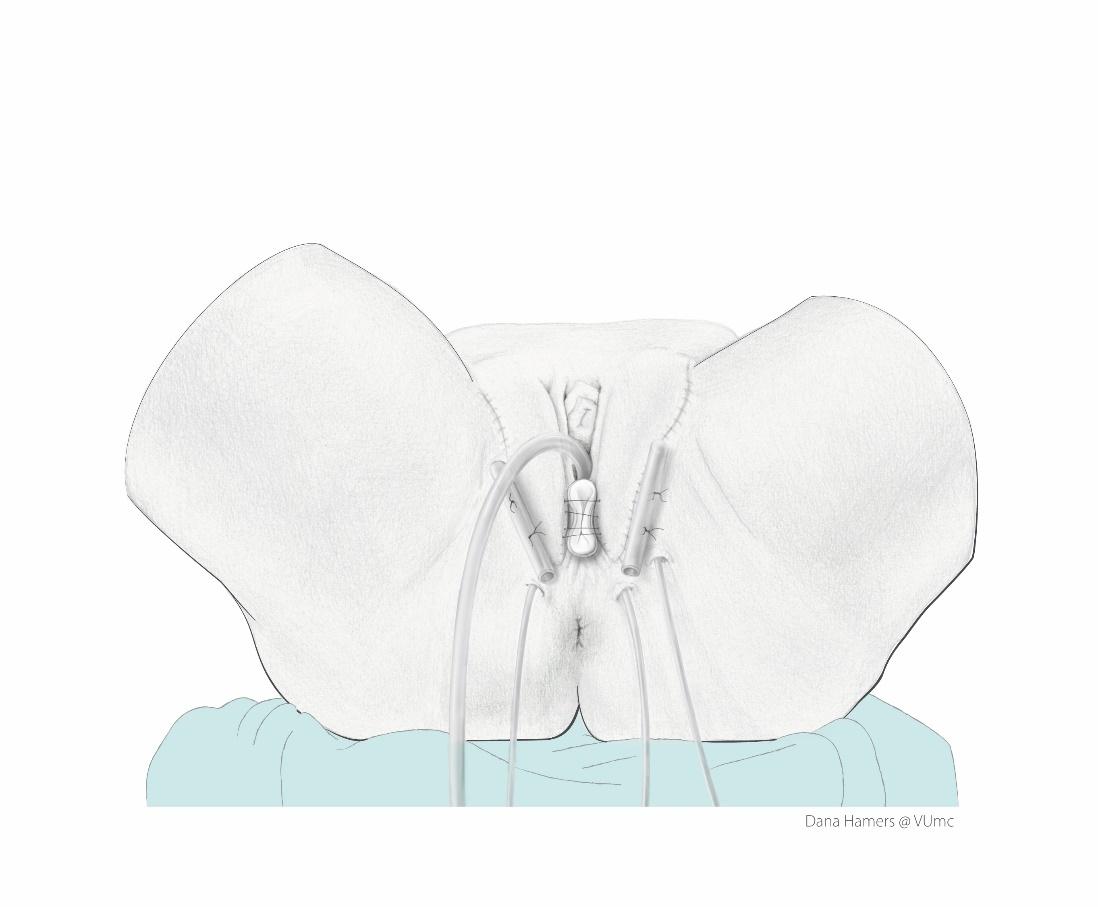
Om de huid in de vaginaholte rustig en in de juiste positie te laten genezen wordt er een tampon ingebracht die bestaat uit een condoom gevuld met gazen. Deze wordt vastgehecht.
De tampon blijft gedurende 5 dagen zitten. Daarna wordt deze door de arts verwijderd op de afdeling.
NB: De buisjes aan de buitenkant van de schaamlippen/liezen (zie afbeelding) worden tegenwoordig meestal niet meer geplaatst.
Vaginaplastiek met behulp van huidtransplantaten
Bij een hele kleine penis is het niet mogelijk om alleen met penishuid een voldoende diepe en wijde vagina te maken.
Het is dan noodzakelijk om huid toe te voegen om voldoende diepte en diameter te verkrijgen. Hierdoor zijn wij genoodzaakt huidtrans-plantaten te gebruiken.
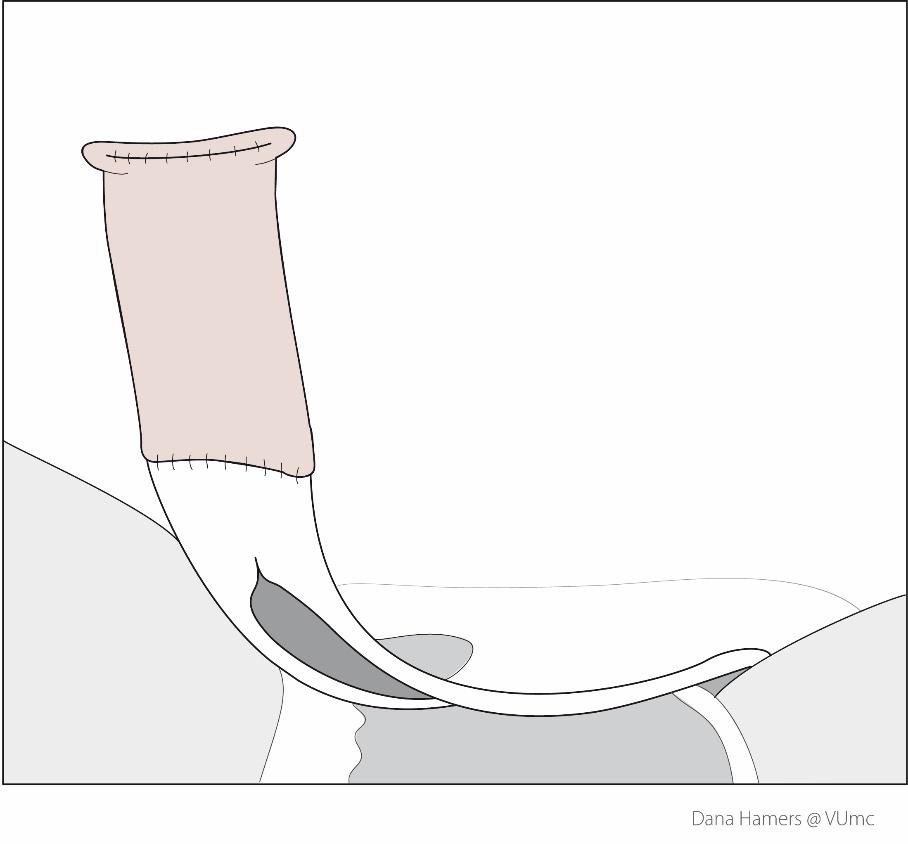
De operatietechniek met huidtransplantaten is vergelijkbaar met de standaard penisinversie vaginaplastiek.
Afwijkend is dat de huidtransplantaten aan de top van de penis-inversielap worden bevestigd.
Deze huid nemen we dan weg van de balzak, liezen of van de onderbuik. Deze huid is meestal in ruime mate aanwezig.
Darm vaginaplastiek
Bij een onderontwikkelde penis (bijvoorbeeld door het gebruik van puberteitsremmers) of bij een hele kleine penis, is er zo’n groot tekort aan huid dat het vaak niet mogelijk is om met de penisinversie vaginaplastiek en een huidtransplantaat een voldoende diepe en wijde vagina te maken.
In dit geval komt u in aanmerking voor de darmvaginaplastiek. Hierbij wordt met een kijkoperatie een deel van de darm gebruikt om de binnenbekleding van de vagina te maken. Deze operatie wordt in samenwerking met een in kijkoperaties gespecialiseerde maag-darm chirurg gedaan.
Deze operatie wordt door twee operateurs met elk een assistent uitgevoerd. Er wordt begonnen met een kleine snede onder de navel waardoor via een kijkbuisje (trocar) de buikholte gevuld wordt met gas. Hierdoor ontstaat er ruimte in de buikholte om te kunnen opereren.
Vervolgens wordt via dezelfde snede een camera ingebracht en twee extra sneden gemaakt om werkinstrumenten te kunnen inbrengen.
Tegelijkertijd wordt er door de plastisch chirurg begonnen met het plaatsen van een urinecatheter, een afvoerslangetje dat via de plasbuis wordt ingebracht.
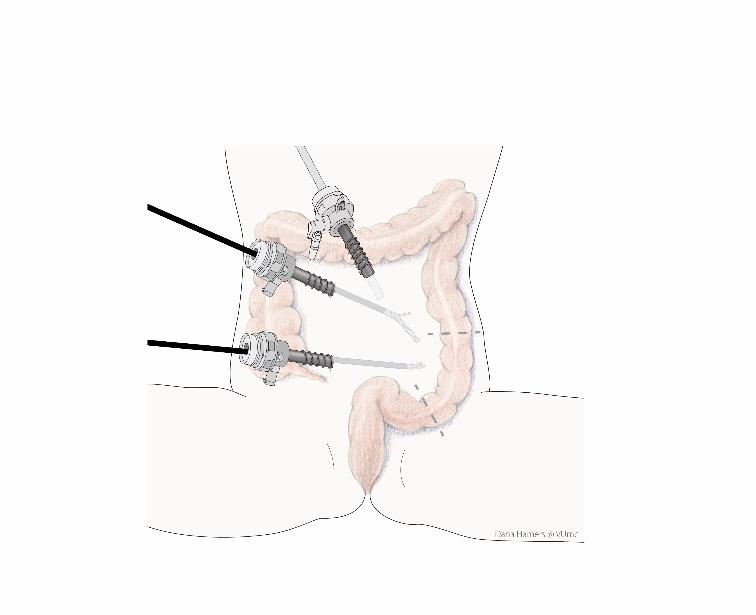
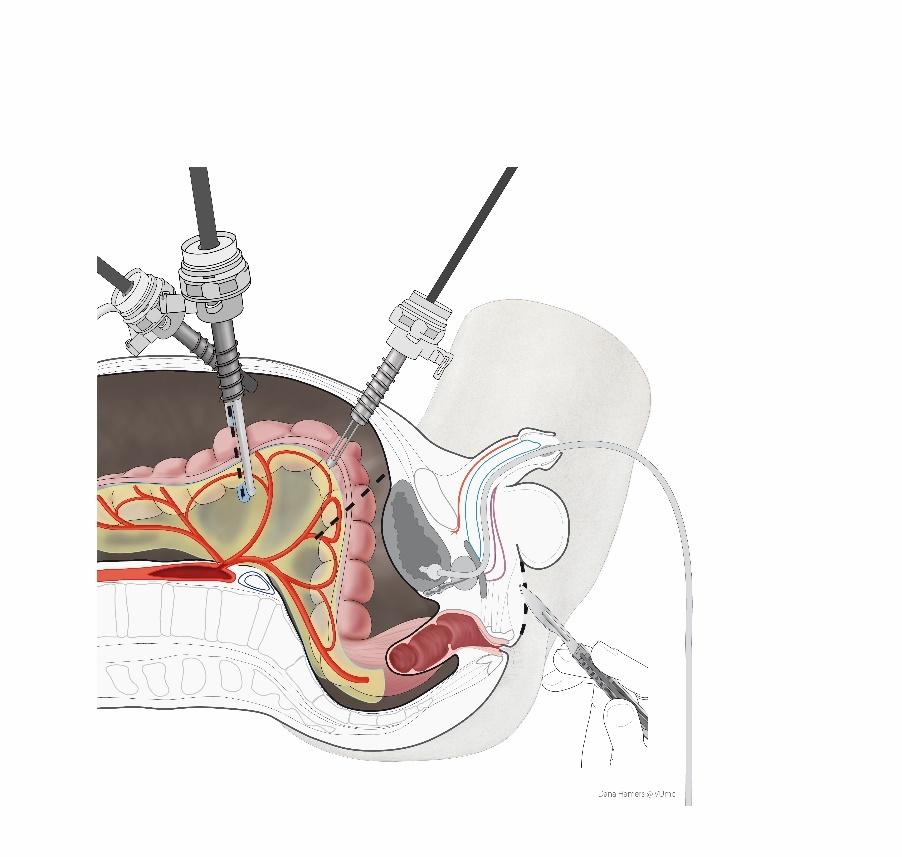
Bij deze operatie wordt geen tampon in de vaginaholte achtergelaten.
Mogelijke complicaties
Tijdens of door de behandeling kunnen er problemen ontstaan, ook al is de operatie op de juiste manier uitgevoerd. Deze problemen worden complicaties genoemd.
De kans dat er complicaties optreden hangt af van de gebruikte techniek en uw persoonlijke gezondheid. De kans op complicaties is vele malen hoger wanneer u overgewicht heeft en rookt.
Complicaties die op kunnen treden zijn:
- Er kan een bloeding optreden. Als dit gebeurt is het direct na de operatie. Afhankelijk van de ernst is een tweede operatie nood-zakelijk om de bloeding te stelpen en de stolsels te verwijderen.
- Er kan een gaatje ontstaan in de endeldarm.
- Als dit tijdens de operatie wordt opgemerkt dan wordt dit direct verholpen. Blijkt dit pas later, bijvoorbeeld bij het verwijderen van de tampon of op de polikliniek, dan wordt bekeken wat er moet gebeuren.
- Een klein gaatje geneest meestal spontaan.
- Als het gaatje in de endeldarm langdurig klachten geeft dan moet u nogmaals een operatie ondergaan.
- Bij een darm vaginaplastiek zou het kunnen gebeuren dat de aan elkaar gezette darmdelen niet goed genezen en dat de naden lekkage veroorzaken. Het gevolg is dat er ontlasting in de buikholte terecht komt. Dit geeft al snel buikpijn en koorts in de eerste 2-3 dagen na de operatie. Het is dan noodzakelijk om met spoed opnieuw te worden geopereerd om de lekkage te verhelpen.
- Bij een ernstige lekkage of een niet helend gaatje in de endeldarm is soms een tijdelijk stoma nodig. Na minimaal 3 maanden kan het stoma dan weer worden opgeheven.
- Er kan een wondinfectie ontstaan of bij onvoldoende doorbloeding van het weefsel kan een deel van de huid verloren gaan (necrose). Roken verhoogd de kans hierop, maar ook bij niet-rokers kan dit optreden.
- Afhankelijk van de infectie en het huidverlies wordt besloten of u antibiotica krijgt en/of dat een nieuwe operatie nodig is. Roken kan hiervan de oorzaak zijn. Maar ook bij niet-rokers kan dit een enkele keer optreden.
- Een aantal weken of maanden na de operatie kan vernauwing van de uitgang van de plasbuis optreden.
- Bij een enkel geval gaat plassen minder makkelijk: de straal wordt slapper en er moet harder geperst worden. Dit kan opgelost worden door gedurende een aantal weken zelf te katheteriseren. Hiervoor krijgt u instructies en zo nodig extra begeleiding.
- Bij een forse vernauwing is het noodzakelijk om met een kleine operatie de uitgang van de plasbuis wijder te maken. Deze operatie kan meestal onder lokale verdoving plaatsvinden.
Opname in het ziekenhuis
Algemene informatie opname, verblijf en faciliteiten Wordt u opgenomen in Amsterdam UMC, locatie VUmc?
Alle algemene informatie over de opname, het verblijf en faciliteiten vindt u hier.
Wordt u opgenomen in een andere kliniek? Dan kunt u deze informatie opvragen bij de betreffende kliniek. Daar kunt u ook informatie krijgen over eventuele overnachtingsmogelijkheden voor uw partner (of ouders).
Betreft het een kliniek in de directe omgeving van locatie VUmc, dan kunnen uw naasten tegen een kleine vergoeding gebruik maken van het gastenverblijf van Amsterdam UMC.
Dag van opname
Een dag van de operatie of de dag ervoor wordt u opgenomen in het ziekenhuis. U krijgt informatie over de opname en er wordt bloed geprikt. De plastisch chirurg komt bij u langs en u krijgt een injectie met bloedverdunners, ter voorkoming van trombose (bloedpropje). Deze krijgt u gedurende de opname iedere dag.
Dag van de operatie
U mag de avond voor de operatie na 24.00 uur niets meer eten of drinken, tenzij u andere instructies heeft gekregen. Tot 6 uur voor de operatie mag u nog wel een slokje water drinken. U mag u geen ondergoed of sokken aanhouden onder de operatiejas. Sieraden, piercings en gebitsprothesen/gebitsplaatjes moet u uitdoen en een eventueel haarwerk moet af.
De dagen na de operatie
Na de operatie krijgt u pijnstilling en medicatie om de ontlasting dun te houden. Op aangeven van de plastisch chirurg mag u na de operatie voorzichtig starten met bewegen. Doe dit de eerste keer onder begeleiding. Lichamelijke verzorging doet u op bed; de verpleegkundige kan u daarbij helpen. Het genitale gebied wordt vanaf nu tweemaal per dag gespoeld.
In de dagen na de operatie breidt u het bewegen steeds verder uit. Heeft u wonddrain(s)? Dan wordt bekeken of ze verwijderd kunnen worden. U leert de dagelijkse verzorging en de verzorging van de wonden zelfstandig te doen.
Mogelijk mag u met tussentijds ontslag waarbij u op dag 5 weer terugkomt naar de kliniek voor een dagopname.
Op dag 5 wordt de vaginale tampon en urinekatheter verwijderd.. Hierna wordt er met een speculum (ook wel eendenbek genoemd) in de vagina gekeken.Tevens wordt er geoefend met dilateren.
Na het verwijderen van de katheter moet u binnen enkele uren spontaan een goede hoeveelheid hebben geplast. Na een tweede keer plassen wordt uw blaas gescand om te controleren of deze goed leeg is.
Wanneer het niet lukt om de blaas (voldoende) te legen, dan wordt de katheter terug geplaatst. Na ongeveer twee weken wordt de katheter dan verwijderd.
Ook wordt u geleerd hoe u moet dilateren met de reeds voor de operatie aangeschafte en meegenomen dilatatieset. Zie ook paragraaf ‘Thuis; dilateren’.
Samen met de verpleegkundige leert u de vagina inwendig te spoelen. Deze spoeling moet u 2 keer per dag uitvoeren. Hiervoor gebruikt u een Betadine-jodium oplossing. Deze krijgt u van de verpleegkundige.
Als u het spoelen en het dilateren van de vagina goed kunt uitvoeren en u goed kunt plassen, mag u in principe naar huis. De arts zal dit aangeven.
Thuis
Bij ontslag uit het ziekenhuis krijgt u een afspraakbevestiging voor de polikliniek mee naar huis. Deze zal ongeveer twee weken na ontslag plaatsvinden. Gaat u in het weekeinde met ontslag en is de afspraak nog niet gemaakt, dan krijgt u deze thuisgestuurd.
U krijgt materiaal mee voor het inwendig spoelen van de vagina. Zo nodig krijgt u recepten mee voor medicijnen. U kunt uw medicijnen direct ophalen in de apotheek van Amsterdam UMC, locatie VUmc. Deze bevindt zich in de hal van de polikliniek.
Als u na ontslag uit het ziekenhuis vragen heeft die te maken hebben met uw operatie, kunt u te allen tijden de zorgeenheid bellen (zie laatste pagina).
Dilateren
Na een vaginaplastiek dient u de nieuwe vagina te dilateren. Wanneer u start met dilateren, hoe is moet dilateren en hoelang u moet dilateren is afhankelijk van de gebruikte operatietechniek. Wanneer u een penisinversie vaginaplastiek heeft ondergaan wordt op de 5e dag na de operatie in het ziekenhuis geoefend met dilateren. Het dilateren is noodzakelijk om de vagina op diepte en diameter te houden. Het eerste jaar moet u minimaal 2 maal daags 30 minuten dilateren. Meer informatie over dilateren vindt u in de folder ‘Dilateren en spoelen’.
Spoelen
De verpleegkundige heeft u tijdens uw ziekenhuisverblijf geleerd hoe u de vagina moet spoelen. Dit heeft u ook een aantal malen geoefend. U spoelt de vagina inwendig met een 50 cc spuit, een vrouwenkatheter en een Betadine-jodium oplossing. Wanneer de betadine-jodium oplossing op is gaat u over op kraanwater. Vanaf de operatie spoelt u inwendig twee maal per dag, na het dilateren. Ook adviseren wij om na toiletbezoek de vagina met een douche-kop af te spoelen.
Hierna kan afhankelijk van de situatie en de persoonlijke voorkeur over- gegaan worden naar een keer per 1,2 of 3 weken spoelen.
Vanaf het moment dat de wonden in het genitale gebied zijn genezen houdt u het volgende spoelschema aan.
week 1 + 2 : 1x per dag week
week 3 + 4 : 1x per 2 dagen
week 5 + 6 : 1x per 3 dagen
week 7 + 8 : 1x per 4 dagen
week 9 +10 : 1x per 5 dagen
Enzovoorts tot een frequentie van 1 x per 1 tot 2 weken. Het dilateren en spoelen van de vagina zal levenslangs moeten gebeuren.
Seksualiteit
Seksualiteit blijft voor velen na de vaginaplastiek een belangrijk thema. Wanneer u voldoende hersteld bent na de vaginaplastiek, is gebruik van uw vagina bij seksualiteit mogelijk (inclusief penetratie).
Uit onderzoek komt naar voren dat seksueel functioneren na een vaginaplastiek goed mogelijk is en dat 80% van de mensen na een vaginaplastiek een orgasme kunnen bereiken. Het zin hebben in seks (libido) is bij mannen en vrouwen afhankelijk van het hormoon testosteron.
Na verwijderen van de teelballen wordt in uw lichaam geen testosteron gemaakt. Als u hierover klachten heeft, neem dan contact op met de hormoondokter van het genderteam.
Het u (seksueel) eigen maken van uw vagina en deze leren seksueel te gebruiken zijn belangrijke uitdagingen na de vaginaplastiek.
Vragen over de mogelijkheden van uw vagina (bijv. diepte; gevoelig-heid) kunnen met uw plastisch chirurg worden besproken.
Ook uw psycholoog zal met u gedurende het gehele traject spreken over uw seksualiteit en hoe eventuele problemen verholpen kunnen worden. Aandachtspunten daarbij zijn bijvoorbeeld: wat betekent seksualiteit voor u, wanneer wordt u wel seksueel opgewonden en wanneer niet, heeft u een partner etc.
Hormonen herstarten
In principe bent u doorgegaan met het innemen van hormonen rondom uw operatie. De dosis oestrogenen is gelijk aan die van voor de operatie. De anti-androgenen hoeft u niet meer in te nemen.
De hormoonspecialist ziet u graag enkele maanden na de operatie terug om de hormoonsplegels in het bloed te controleren. Mocht u geen oproep krijgen maakt u dan zelf een afspraak bij de hormoon-specialist. Via het secretariaat van de genderpoli kunt u een afspraak maken.
Secundaire correcties
Er kunnen redenen zijn waarom u na de operatie nog niet geheel tevreden bent met het uiterlijk dan wel functionele resultaat van de vaginaplastiek. Samen met uw behandelende plastisch chirurg kunt u hierover spreken. Deze zal u vertellen of een eventuele ingreep tot verbetering van het resultaat kan leiden.
Afhankelijk van de grootte en uitgebreidheid van de ingreep zal deze soms onder lokale verdoving kunnen worden uitgevoerd, dan wel een operatie onder narcose noodzakelijk zijn.
Nacorrecties worden in principe niet binnen 6 maanden na de eerste operatie uitgevoerd.
Vragen en contact
Als u nog vragen heeft, er tijdens uw herstel iets onverwachts gebeurt of wanneer u zich zorgen maakt, neem dan contact op met Gender Clinic
Wij adviseren u direct contact op te nemen met het Amsterdam UMC in geval van:
- Toename van zwelling
- Temperatuursverhoging boven de 38,5 °C
- Aanhoudende of toenemende pijn
- Hevig braken
- Aanhoudend of toenemend bloedverlies (meer dan bij ontslag) en/of helderrood bloedverlies
Bereikbaarheid tijdens kantooruren:
• U kunt de polikliniek, receptie N, iedere werkdag tussen 9.00–12.00 uur en 13.00– 16.00 bereiken op 020- 444 0542.
• Bij spoed kiest u voor een 0 (keuze ‘spoed na een plastisch chirurgische ingreep’)
• Bij geen spoed kiest u een 1 en daarna nogmaals een 1
• U krijgt dan een terugbelafspraak. U hoort direct hoe laat u wordt teruggebeld.
Bereikbaarheid buiten kantooruren:
- Buiten kantooruren en in het weekend belt u bij spoed naar 020 – 444 4330. Vermeld dat uw operatie door Amsterdam UMC is uitgevoerd. U wordt vanuit hier verder geholpen.
Heeft u voorafgaand aan uw operatie vragen over de operatie omtrent de planning bel dan op werkdagen tussen 8.00 uur en 16.30 uur op 020-444 2310.
