Binnenkort wordt u opgenomen in Amsterdam UMC, locatie VUmc, op afdeling 3B Gynaecologische Oncologie. Hier krijgt u een trachelectomie-operatie. Deze folder geeft algemene informatie over de operatie en over het verloop van uw opname in het ziekenhuis. Deze folder is bedoeld als aanvulling op de informatie die u van de gynaecoloog en casemanager heeft gekregen.
- Heeft u nog vragen, neem dan gerust contact op met uw casemanager van de polikliniek of vraag het de verpleegkundige op de afdeling.
Wat is een trachelectomie?
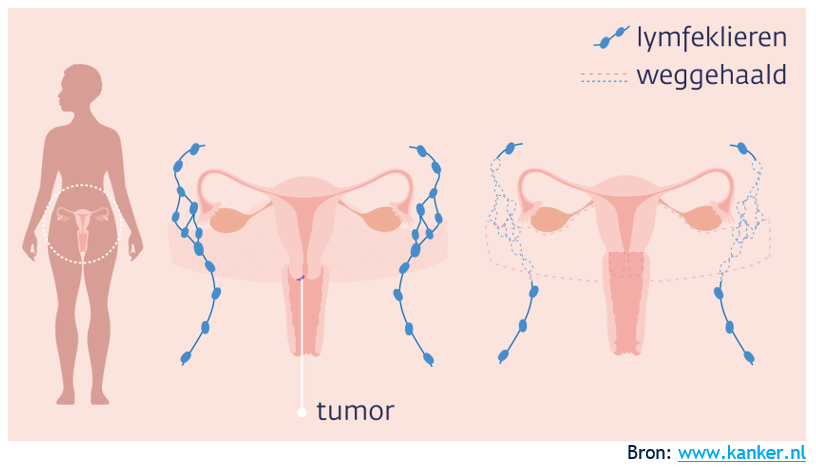
Trachelectomie is een moeilijk woord voor een baarmoedersparende operatie bij baarmoederhalskanker. Het doel van de behandeling is de kanker te genezen met behoud van de mogelijkheid om zwanger te worden. De gynaecoloog verwijdert tijdens een trachelectomie de baarmoederhals en het steunweefsel eromheen, de top van de vagina en de lymfeklieren in het bekken.
Bij een trachelectomie wordt eerst een zogenaamde poortwachtersklierprocedure gedaan. Hiervoor wordt op de dag voor de ingreep een radioactieve vloeistof rond de tumor ingespoten. Er wordt vervolgens een scan gemaakt om de poortwachtklieren in het bekken op te sporen. Bij de operatie (de dag daarna) wordt onder narcose opnieuw een vloeistof rond de tumor ingespoten. Vervolgens worden, na het openen van de buikholte, de poortwachtklieren opgezocht en verwijderd. De poortwachtersklieren worden opgestuurd voor snel onderzoek (vriescoupe-onderzoek) door de patholoog. Als bij het vriescoupe-onderzoek geen uitzaaiingen naar de lymfklieren worden gevonden, dan wordt doorgegaan met de trachelectomie. Voor de zekerheid wordt, na het verwijderen van de baarmoederhals met het steunweefsel, het snijvlak bij de baarmoeder door middel van vriescoupe-onderzoek onderzocht. Als daar geen tumorcellen aangetroffen worden, dan blijft de baarmoeder aanwezig.
De arts maakt de vagina vast aan het onderste deel van de resterende baarmoeder. Omdat de baarmoederhals veel korter is geworden, versterkt de gynaecoloog de baarmoederhals vaak met een bandje: een cerclage. De operatie duurt 4 tot 5 uur.
Opnamedag
U wordt de dag voor de operatie opgenomen op de verpleegafdeling. U bent in totaal gemiddeld 3 tot 5 dagen in het ziekenhuis.
Wat neem ik mee naar het ziekenhuis
- voldoende schone nachtkleding (bij voorkeur met korte mouwen), ondergoed e.d.
- comfortabele kleding (bij voorkeur korte mouwen en wijde broeken) om overdag te dragen
- slippers/pantoffels
- toiletspullen
- boek/laptop/tablet/handwerkje
- uw eigen medicijnen in originele verpakking(en)
Opnamegesprek
Op de opnamedag volgt een opnamegesprek met de verpleegkundige en de zaalarts. Er wordt geïnformeerd naar allergieën, uw algemene gezondheidstoestand en uw thuissituatie.
Verder noteren we de naam en het telefoonnummer van uw contactpersoon. Dit is de persoon die na de operatie gebeld wordt om te bevestigen dat de operatie achter de rug is. U kunt uw partner, familielid of goede vriend(in) opgeven als contactpersoon.
We vragen naar uw thuismedicatie en leggen u uit wat voor medicatie u tijdens de opname krijgt. Er wordt lichamelijk onderzoek gedaan. We doen een aantal metingen bij u (hartslag, temperatuur, bloeddruk, zuurstofgehalte in het bloed, pijnscore, lengte en gewicht). We nemen ook bloed af.
De gynaecoloog die de operatie uit gaat voeren, komt mogelijk bij u langs om kennis te maken en nogmaals de operatie met u door te nemen.
Medicatie
Het is belangrijk dat u al uw medicijnen in de originele verpakking(en) meeneemt naar het ziekenhuis. Uw eigen medicatie mag u doorgebruiken, mits er anders is afgesproken door de anesthesioloog of arts. Medicatie-inname gaat altijd in overleg met uw verpleegkundige.
Avond voor de operatie
De avond voor de operatie krijgt u een klysma om de darmen zo leeg mogelijk te maken.
Tot middernacht mag u eten naar wens. Tot 2 uur voor de operatie mag u nog heldere vloeistoffen drinken (geen melk).
Dag van de operatie
Voor de operatie wordt u geadviseerd om te douchen. Van de verpleegkundige krijgt u operatiekleding om aan te trekken.
Sieraden, piercings, make-up, kunstnagels, nagellak en hoofddeksels dienen verwijderd te zijn. Als u een bril, contactlenzen of gebitsprothese heeft, moet u deze uitdoen voordat u naar de operatiekamer gaat.
Ter voorbereiding op de narcose krijgt u soms medicatie voor de operatie. Deze medicijnen zijn afgesproken met de anesthesioloog. Dit zijn medicijnen zoals pijnstillers en/of een tablet ter ontspanning/rust.
U wordt met uw bed naar de wachtruimte van de operatiekamer gebracht, de verkoever. Een verpleegkundige neemt hier tijdelijk de zorg over. Vanuit de verkoever wordt u opgehaald door de anesthesioloog. In de operatiekamer staat een team van artsen en operatieassistenten klaar.
Op de operatiekamer
Op de operatiekamer worden de laatste veiligheidsprocedures nagelopen. Er worden u meermaals algemene vragen gesteld, zoals het noemen van uw naam en geboortedatum. U krijgt een infuus voor het toedienen van vocht en medicatie.
Tijdens de operatie bent u onder algehele narcose. Dit betekent dat u slaapt en niet bij bewustzijn bent. U bent aangesloten op een bewakingsmonitor die de vitale functies, zoals hartslag en bloeddruk controleert. Er wordt een beademingsbuisje in de keel ingebracht voor de beademing tijdens de operatie. Hierdoor kunt u nog enkele dagen last hebben van uw keel. Er wordt een dun slangetje in de blaas gebracht, een blaaskatheter. De katheter zorgt ervoor dat de urine afloopt in de urinezak.
Aan het einde van de operatie neemt de gynaecoloog telefonisch contact op met de eerste contactpersoon om te informeren over het verloop van de operatie.
Na de operatie
Na de operatie wordt u terug naar de verkoever (uitslaapkamer) gebracht. Hier blijft u nog enige tijd ter observatie. U bent aangesloten op bewakingsapparatuur en als het nodig is krijgt u extra zuurstof via een slangetje in de neus. Zodra uw lichamelijke situatie het toelaat, wordt u opgehaald door een verpleegkundige van de afdeling. Soms is het nodig om de eerste nacht op de verkoever te blijven.
Dagen na de operatie
De eerste dagen na de operatie kunt u het volgende verwachten:
Infuus
De eerste dagen krijgt u via een infuus vocht en medicatie toegediend. Het infuus wordt pas verwijderd als u voldoende zelf kunt drinken en geen medicatie via het infuus meer nodig heeft.
Pijnbestrijding na de operatie
Voor de operatie heeft de anesthesioloog met u besproken welke vorm van pijnbestrijding u krijgt. Bijvoorbeeld een ruggenprik of via het infuus. Na een aantal dagen wordt deze vorm van pijnstilling gestopt en gaat u over op tabletten. Een speciaal pijnteam komt iedere dag langs om te beoordelen of de pijnstilling afdoende is.
Zuurstof
Als het nodig is krijgt u tijdelijk extra zuurstof toegediend via de neus. Dit wordt zo snel mogelijk op de afdeling afgebouwd.
Blaaskatheter
Tijdens de operatie is er een blaaskatheter ingebracht. De katheter zorgt ervoor dat de urine afloopt in de urinezak, u hoeft niet naar het toilet om te plassen. De fysiotherapeute komt tijdens uw opname langs om bekkenbodemoefeningen met u door te nemen. U gaat met de katheter naar huis en de katheter wordt op dag 10 na de operatie op de afdeling verwijderd.
Dagelijkse verzorging
De eerste dagen krijgt u hulp en ondersteuning bij de dagelijkse verzorging. Bij ontslag bent u weer grotendeels zelfstandig. Dit betekent dat u zelfstandig kunt bewegen, douchen en aan- en uitkleden.
Wondzorg
De verpleegkundige inspecteert en verzorgt dagelijks uw wond. Zodra u in staat bent om te douchen, wordt de wond onder de douche met water gespoeld.
Hechtingen
Als de huid is gesloten met onderhuidse hechtingen zijn deze oplosbaar en hoeven niet verwijderd te worden.
Als er gebruik is gemaakt van krammetjes (nietjes) worden deze op de 10e dag na de operatie verwijderd. Meestal bent u dan al met ontslag. U kunt dan een afspraak maken bij de huisarts om de krammetjes te verwijderen of u komt terug op de afdeling.
Eetlust
Na de operatie mag u direct eten. Afhankelijk van uw eetlust wordt uw dieet uitgebreid. Preventief krijgt u de eerste dagen medicatie tegen de misselijkheid.
Ontlasting
Het duurt enkele dagen voor de ontlasting op gang is. Oorzaken hiervan zijn: de narcose, weinig beweging en veranderd eetpatroon. Om de darmen te stimuleren krijgt u laxerende middelen, daarnaast wordt u geadviseerd om vezelrijk te eten, 2 liter water te drinken en te bewegen.
Fysiotherapie
Omdat u zeer waarschijnlijk een verminderd gevoel van aandrang om te plassen heeft na deze operatie, krijgt u tijdens de opname een aantal oefeningen uitgelegd die u zullen helpen bij het plassen. De fysiotherapeut komt na de operatie bij u langs en leert u hoe u, onder andere met behulp van de bekkenbodemspieren, de blaas kunt legen.
Mobiliseren
Na de operatie is het van belang om zo snel mogelijk te starten met bewegen en uit bed gaan. Dit noemen we ook wel mobiliseren. De fysiotherapeut en verpleegkundige helpen u hierbij.
Fraxiparine®-injectie
Om te voorkomen dat u bloedstolsels in de bloedvaten (trombose) krijgt, geven we u dagelijks rond 22.00 uur een injectie in uw bovenbeen. U krijgt in totaal 4 weken Fraxiparine® 1 maal per dag. Op de afdeling wordt het injecteren aan u of uw naasten uitgelegd en geoefend zodat u dit na opname thuis zelf kunt doen. Als het niet lukt of mogelijk is dat u of uw naasten injecteert, dan wordt hiervoor thuiszorg aangevraagd.
Ontslag uit het ziekenhuis
De dag van het ontslag
Als het herstel zonder complicaties verloopt, kunt u vanaf de 3e dag na de operatie met ontslag. U kunt grotendeels voor uzelf zorgen, bewegen en traplopen. U heeft voor thuis geen bed in uw huiskamer nodig.
U gaat met de katheter in de blaas en die in de baarmoeder naar huis. De blaaskatheter wordt op de 10e dag na de operatie op de afdeling verwijderd. Na het verwijderen is het belangrijk dat u probeert weer zelf op het toilet te plassen en dat u goed kunt uitplassen. Er wordt u aangeleerd hoe de blaas te legen door middel van zelfkatherisatie. De verpleegkundige geeft u hier instructies over. De katheter in baarmoeder wordt op de 14e dag na de operatie verwijderd.
Ontslaggesprek
Bij het ontslag krijgt u een ontslaggesprek met de zaalarts. U krijgt een brief mee voor de huisarts en recept(en) voor medicatie, waaronder het recept voor de Fraxiparine® die u thuis tot 4 weken na de operatie (opname meegerekend) moet injecteren. De arts en verpleegkundige zullen leefregels met u doornemen en aangeven wanneer u contact op moet nemen met het ziekenhuis.
Herstel
Het herstel van de operatie kan enkele maanden duren. Als u een nabehandeling moet ondergaan, moet u rekenen op een langere herstelperiode.
Huishoudelijke hulp
Als u (nog) niet in goede conditie bent en niet zwaar mag tillen, kan het verstandig zijn huishoudelijke hulp te krijgen. Als u geen partner of thuiswonende volwassen kinderen heeft, kunt u voor uw operatie alvast huishoudelijke hulp aanvragen bij het WMO-loket van uw gemeentehuis. Hieraan is een eigen bijdrage verbonden. Uiteraard kunt u ook zelf huishoudelijke hulp regelen.
Nazorg
Om u te ondersteunen bij uw herstel zal er na uw ontslag telefonisch contact met u worden opgenomen. Er wordt gevraagd hoe het met u gaat en als u vragen heeft worden deze beantwoord.
Na uw behandeling blijft u onder controle bij de gynaecoloog. Na een ingrijpende behandeling als deze heeft u tijd nodig om alles wat er gebeurd is te verwerken. Het is niet ongewoon dat de maanden na de operatie gepaard gaat met periodes van lusteloosheid, verdriet, opstandigheid en angst. Waarschijnlijk zult u, en ook uw naaste omgeving, dan ook meer aandacht nodig hebben. Als u behoefte heeft om over al deze dingen met een deskundige te praten, kunt u dit met uw behandelende gynaecoloog bespreken. Deze kan u eventueel doorverwijzen.
Uitslag van weefselonderzoek en nabehandeling
Ongeveer 10 tot 15 werkdagen na de operatie krijgt u de uitslag van weefselonderzoek. Wanneer u met ontslag gaat, krijgt u hier een (telefonische) afspraak voor. Het weefsel dat bij de operatie is weggenomen, wordt op het pathologisch laboratorium onderzocht. Wanneer de uitslag bekend is, dan stelt de gynaecoloog, vaak in overleg met andere gynaecologen, de internist en de radiotherapeut (bestralingsarts) vast of een nabehandeling met radiotherapie (bestraling) en eventueel chemotherapie noodzakelijk is. In dat geval verwijst de gynaecoloog u dan naar een radiotherapeut en eventueel oncoloog door voor een verdere behandeling. In sommige gevallen is het mogelijk de aanvullende chemotherapie- en bestralingsbehandeling dichter bij uw huis te laten plaatsvinden.
Mogelijke gevolgen van de operatie
De gevolgen van de operatie kunnen van tijdelijk of blijvende aard zijn. Dit verschilt per persoon.
Zenuwbeschadiging van de blaas
Als gevolg van de operatie kunnen de zenuwen van de blaas beschadigd raken. Hierdoor kan het zijn dat u geen aandrang meer voelt om te plassen. Ook het helemaal leeg plassen van de blaas kan moeilijk zijn. Om met deze veranderingen om te leren gaan, krijgt u fysiotherapie voor de bekkenbodem. De fysiotherapeut leert u hoe u onder andere met behulp van de bekkenbodemspieren de blaas kunt legen.
Zenuwbeschadiging van de darmen
Door de operatie kunnen ook de zenuwen van de darmen beschadigd raken. Hierdoor kan het ontlastingspatroon veranderen. Dit kan leiden tot obstipatie. Voldoende beweging, veel drinken en een vezelrijk dieet helpen de darmen om weer normaal te functioneren. Uw gynaecoloog zal dit met u bespreken en eventueel hiervoor medicijnen voorschrijven.
Lymfoedeem
Door het weghalen van de lymfeklieren kan de afvoer van lymfevocht verstoord zijn. Ongeveer 10% van de vrouwen krijgt door de lymfestuwing wat opgezette benen. Ook de schaamstreek of buik kan wat dikker zijn. De meeste vrouwen ondervinden hiervan weinig hinder. Als u hiervan hinder ondervindt, kan uw gynaecoloog u verwijzen naar een lymfdrainage therapeut.
Zwangerschap
Omdat de baarmoeder intact blijft, kunt u na de operatie nog op de natuurlijke manier zwanger worden. Vaak zijn hiervoor wel vruchtbaarheidsbehandelingen nodig. Daarom verwijst de gynaecoloog je meestal naar een arts (de fertiliteitskliniek) die gespecialiseerd is in voortplanting. Er is altijd een keizersnede nodig.
Seksualiteit
Bij de eerste nacontrole op de polikliniek, 6 tot 8 weken na uw operatie, kijkt de gynaecoloog of de wond in de schede is genezen. Wanneer dit het geval is, is er lichamelijk gezien geen belemmering om geslachtsgemeenschap te hebben. Door de operatie kunnen er veranderingen optreden in de beleving van de seksualiteit. Aanpassing aan de nieuwe situatie kan moeilijk zijn voor zowel u als uw eventuele partner. Aarzel niet om dit te bespreken met uw arts of verpleegkundige. De gynaecoloog of verpleegkundige kan u eventueel doorverwijzen naar de seksuoloog.
Vermoeidheid
Na een grote operatie als deze kan het zijn dat u lange tijd last heeft van vermoeidheid. Soms houdt dit zelfs meer dan een jaar aan. De vermoeidheid is een gevolg van zowel de ziekte als de behandelingen tegen de ziekte. Het is belangrijk dat u zorgt voor een goede lichamelijke conditie door regelmatig te bewegen en zo gezond mogelijk te eten.

