Uw behandelend arts heeft voorgesteld om bij u een darmonderzoek te doen van de pouch, de ileorectale anastomose of van het stoma. Vanwege de voorbereidingen voor dit onderzoek is het belangrijk dat u deze folder goed leest. Deze informatie is een aanvulling op het gesprek dat u heeft gehad met uw specialist. Als er iets anders is besproken met uw verwijzer dan bij ons is aangevraagd, neem dan contact op met uw verwijzer.
Darmonderzoek
U heeft een pouch, een ileorectale anastomose of een stoma. Bij het darmonderzoek (na chirurgische ingreep) bekijkt de arts het slijmvlies aan de binnenkant van het deel van uw darm wat nog aanwezig is na uw operatie.
Het onderzoek wordt uitgevoerd met een endoscoop, Een endoscoop is een flexibele slang met een camera die via de anus of via het stoma in de darm wordt gebracht.
Met dit onderzoek kunnen afwijkingen, zoals zweertjes, ontstekingen, bloedingen, vernauwingen, uitstulpingen van de darmwand (divertikels), poliepen of tumoren opgespoord worden. Bij slijmvliesafwijkingen kan de arts kleine hapjes (biopten) uit het slijmvlies wegnemen. Eventuele poliepen kunnen direct verwijderd worden. Het onderzoek duurt gemiddeld 30 - 60 minuten.
Patiënten met een stoma vragen wij voldoende extra stoma-materiaal mee te nemen daar het stoma-materiaal meestal moet worden verwijderd bij het onderzoek en vervanging te hebben bij lekkage. Daarnaast adviseren wij tijdens de darmvoorbereiding stomazakjes te gebruiken die geleegd kunnen worden. Indien u deze niet heeft kunt u hiervoor contact opnemen met de stomaverpleegkundige van uw eigen verwijzend ziekenhuis.
Reken ongeveer 15 minuten extra in verband met parkeren en looptijd naar onze afdeling. Bel tijdig als u verhindert bent. We maken dan, indien mogelijk, meteen een nieuwe afspraak.
Sedatie
Het onderzoek wordt zonder sedatie of met een lichte roes uitgevoerd. De vorm van sedatie kunt u bespreken met uw behandelend arts. Indien u ervoor kiest om het onderzoek met sedatie te ondergaan, leest u hier alles over in de folder Lichte sedatie tijdens de endoscopische behandeling
Medicijnen
- Gebruikt u bloedverdunnende medicijnen? Tijdens een darmonderzoek kunnen behandelingen uitgevoerd worden. Het is van het grootste belang dat uw arts op de hoogte is van het eventuele gebruik van deze middelen. Bespreek dit met uw arts zodat deze eventuele aanpassingen kan bespreken.
- Gebruikt u ijzertabletten? Als u ijzertabletten gebruikt dan is het noodzakelijk dat u hiermee stopt vanaf 7 dagen voor het onderzoek.
- Gebruikt u diabetesmedicatie? Ook voor deze medicijnen zal een aanpassing nodig zijn en dus is het belangrijk dat u dit met de arts bespreekt.
- Gebruikt u hartmedicatie? U mag deze met een slokje water gewoon innemen.
Indien u nog andere strikt noodzakelijke medicijnen moet innemen, neem ze dan
minstens 1 uur voor u PLEINVUE® inneemt of minstens 1 uur nadien, omdat ze anders kunnen worden weggespoeld.
Darmreiniging en voorbereiding
Er zijn 2 opties in darmreiniging en voorbereiding mogelijk. Er wordt onderscheidt gemaakt in wanneer u geen colon meer heeft (bij een ileorectale anastomose of een pouch) of indien u een stoma heeft. Kijk goed naar welke situatie voor u van toepassing is!
Optie 1: Darmreiniging en voorbereiding thuis als u geen colon meer heeft (bij een ileorectale anatomose of een pouch)
Wij gebruiken als standaard laxeermiddel PLEINVUE®. (**
Het is belangrijk dat de darm goed gereinigd is. Wij adviseren u daarom om de voorschriften van het voorgeschreven middel strikt op te volgen. Wanneer de darm onvoldoende gereinigd is, kan dit het onderzoek ernstig belemmeren, is het darmslijmvlies niet goed te beoordelen, en zijn wij genoodzaakt het onderzoek te stoppen. Er moet dan een nieuwe afspraak worden gemaakt.
(** Indien u in overleg met uw verwijzer een ander laxeermiddel gaat gebruiken volg dan de in deze folder bijgesloten bijlage(n) voor gebruik van dat middel.
Twee tot drie dagen voor het onderzoek
Het is van belang dat u 2 dagen voor het onderzoek vezelbeperkte voeding gebruikt. Om u een indruk te geven wat een vezelbeperkt dieet inhoudt volgt hieronder een opsomming van enkele voedingsmiddelen.
Voor een vezelbeperkt dieet
Wat mag u NIET ETEN:
- Volkoren graanproducten zoals brood met zaden en volkorenbrood.
- Volkoren- en meergranen pasta en zilverliesrijst.
- Groenten: asperges, bleekselderij, zuurkool, snijbonen, sperziebonen, prei, doperwten, peulvruchten, taugé, maïs, champignons, tomaten, ui, knoflook, spinazie, andijvie, paprika, rauwkost.
- Fruit: sinaasappel, grapefruit, mandarijnen, kiwi’s, bramen, druiven, aardbeien en gedroogde vruchten.
- En verder: noten, pinda’s en zaden (zoals sesam- en maanzaad), suikervervangers of voedingsmiddelen, die sorbitol bevatten.
Wat mag u WEL ETEN:
- Beschuit, wit- of lichtbruinbrood met margarine of boter. Magere vleeswaren, een gekookt ei, hagelslag, chocoladepasta, honing, stroop en jam zonder pitjes.
- Fruit: zacht, rijp fruit of fruitconserven zonder pitjes, vezels of schil. Appelmoes of vruchtenmoes.
- Groenten: gaargekookt zoals jonge bietjes, bloemkool, broccoliroosjes, worteltjes.
- Warme maaltijd: soep met stukjes vlees, vermicelli en/of soepballetjes (zonder groenten), aardappelen, witte rijst, pasta, macaroni, licht gebraden mager vlees, vis of kip (zonder vel).
- Desserts: vla, pudding, kwark of yoghurt.
Dag van het onderzoek
Klaarmaken PLEINVUE®
De bijsluiter die u van de apotheek heeft ontvangen dient u NIET te gebruiken.
- U heeft 1 kartonnen verpakking meegekregen van de apotheek
- Iedere verpakking bevat 3 sachets. Voor dosis 1 is er één sachet. Voor uw voorbereiding geldt dat u alleen dosis 1 inneemt. Dosis 2 mag u dus weggooien.
- Dosis 1 is één groot zakje. Deze dosis lost u op in 500 ml water. U blijft roeren tot het poeder is opgelost. Dit kan ongeveer 8 minuten duren. De oplossing kan na bereiding afgedekt 24 uur in de koelkast worden bewaard.
Starten met drinken PLEINVUE®
De tijd dat u start met drinken is afhankelijk van de tijd van het onderzoek. Zie hieronder de instructies:
- Indien het onderzoek voor 12.00 uur ’s middags plaatsvindt:
- Neem vóór u start met dosis 1 een kop warme thee.
- Voor 6.00 uur drinkt u 500 ml PLEINVUE® dosis 1 en tenminste 500 ml water of (* heldere vloeistof in minimaal 1 uur tijd. Drink rustig, en wissel de PLEINVUE® en de heldere vloeistof met elkaar af per slok/glas.
- In verband met reistijd of als u het lastig vindt om PLEINVUE® te drinken, kunt u ook eerder op de ochtend starten met het drinken van de PLEINVUE®.
Indien het onderzoek na 12.00 uur ’s middags plaatsvindt:
- Neem vóór u start met dosis 1 een kop warme thee.
- Tussen 8.00 uur en 9.30 uur drinkt u 500 ml PLEINVUE® dosis 1 en tenminste 500 ml water of (* heldere vloeistof in minimaal 1 uur tijd. Drink rustig, en wissel de PLEINVUE® en de
- (* heldere vloeistof met elkaar af per slok/glas.
- Na 10.30 uur mag u niets meer drinken tot na het endoscopische onderzoek.
(* De volgende heldere vloeistoffen zijn toegestaan:
water, heldere appelsap, limonadesiroop, thee (suiker mag) en gezeefde drinkbouillon. Als u behoefte heeft aan iets energierijks, raden wij u een heldere sportdrank aan.
U dient 2 uur voor het onderzoek klaar te zijn met het laxeren (drinken van de 500 ml PLEINVUE® en tenminste 500 ml (* heldere vloeistof.
-
- In de 2 uur voorafgaand aan het onderzoek mag u dus niet meer drinken.
Tips voor de inname van PLEINVUE®
- Het is belangrijk dat u de voorgeschreven hoeveelheid vloeistof helemaal opdrinkt!
- Hierna leest u tips om het drinken van het laxeermiddel iets minder lastig te maken.
- Drink PLEINVUE® langzaam – neem de tijd. Neem voor de eerste dosis PLEINVUE® (500 ml) en de heldere vloeistof (tenminste 500 ml) samen minimaal 1 uur de tijd.
- Drink PLEINVUE® in kleine slokjes en wissel af met slokjes van de eerder genoemde toegestane (* heldere vloeistof om de inname te vergemakkelijken.
- Start met een kopje warme thee voor u de eerste dosis PLEINVUE® inneemt.
- Drink de PLEINVUE® (ijs)koud uit de koelkast.
- Gebruik een rietje tijdens het drinken, zodat het wat verder in de mond komt.
- Gebruik tussendoor eventueel kauwgom (zonder sorbitol) om een nare smaak tegen te gaan.
Drink de oplossingen rustig met kleine slokjes en wissel af met slokjes van de eerdergenoemde toegestane heldere vloeistoffen. Dit verkleint de kans op misselijkheid. Indien nodig, kunt u het drinken van PLEINVUE® kort onderbreken en de behandeling hervatten wanneer een vol gevoel, en eventuele misselijkheid verdwenen zijn.
Werking PLEINVUE®
- Het laxeermiddel zorgt ervoor dat u tot 2 uur na het drinken flink ontlasting verliest. Daarna neemt de werking iets af.
- Bij inname van het darmreinigingsmiddel wordt de ontlasting steeds dunner en ziet deze er uiteindelijk uit als een waterige en doorzichtige vloeistof.
- Vaak komt er na het laxeren ‘s ochtends nog veel ontlasting. Het is goed om te weten dat u de controle over de ontlasting niet geheel kwijtraakt. Daardoor gebeuren er weinig ongelukjes en kunt u op tijd naar het toilet.
- Soms raakt de anus wat kapot (als een schaafplek) door het meervoudig ontlasten. Als u last heeft van roodheid of schraalheid mag u een verzachtende zalf gebruiken. Geen Vaseline, dit kan schade aan de scoop geven.
Wanneer u problemen ondervindt met het innemen van de PLEINVUE®, bijvoorbeeld doordat u last heeft van misselijkheid of braken, of als u twijfelt of uw darm voldoende schoon is, neem dan contact met ons op.
Optie 2: Darmreiniging en voorbereiding thuis als u een stoma heeft
Twee dagen vóór het onderzoek start u in de ochtend tot aan het onderzoek met het vezelbeperkt dieet zoals hierboven omschreven onder ‘Darmreiniging en voorbereiding thuis bij een ileorectale anastomose of pouch’.
Het is afhankelijk van het soort stoma dat u heeft, welke darmreiniging voor u van toepassing is. Hieronder beschrijven wij de verschillende soorten stoma’s en hun aanvullende voorbereidingen.
-
- Vraag een grotere opvangzak voor uw stoma aan de stomaconsulent!
- locatie VUmc: telefoonnummer 020 444 04 58
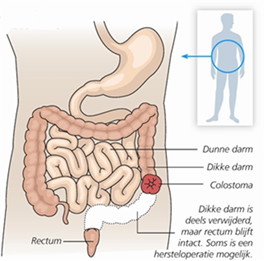
Colostoma Enkelloops
- Endoscopie via het colostoma
- Klein gedeelte van het colon nog aanwezig, zie voorbereiding, zoals beschreven bij ‘Darmreiniging en voorbereiding thuis bij een ileorectale anastomose of pouch’.
- Groot gedeelte van het colon nog aanwezig, u dient de standaard voorbereiding te volgen, zoals beschreven in de folder coloscopie
- Inspectie rectum voorbereiding met klysma. U dient zich een half uur voor aanvangstijd scopie op de afdeling te melden.
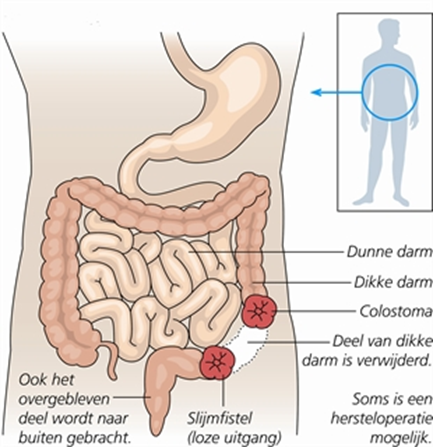
Colostoma dubbelloops
- Endoscopie via het colostoma
- Klein gedeelte van het colon nog aanwezig, zie voorbereiding, zoals beschreven bij ‘Darmreiniging en voorbereiding thuis bij een ileorectale anastomose of pouch’.
- Groot gedeelte van het colon nog aanwezig, u dient de standaard voorbereiding te volgen, zoals beschreven in de folder coloscopie
- Inspectie rectum voorbereiding met klysma. U dient zich een halfuur voor aanvangstijd scopie op de afdeling te melden.
- Indien er een langer stuk darm bij het aflopende deel van het dubbelloops stoma is wat geïnspecteerd moet worden door middel van endoscopie is reiniging met een klysma mogelijk niet voldoende en kan het een optie zijn om via het neergaande deel van de stoma te spoelen.
- Neem contact op met de stoma verpleegkundige over de manier van voorbereiden (telefoonnummer 020 444 04 58)
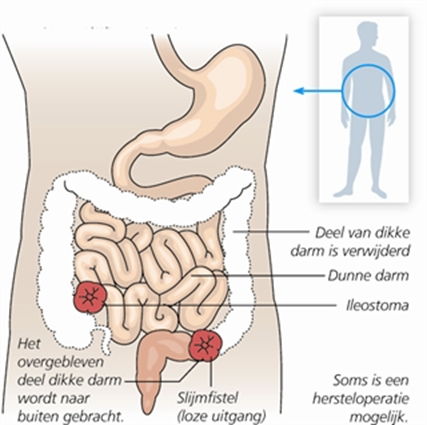
Ileostoma enkelloops
- Bij een scopie via het ileostoma is 1 dag nuchter voldoende. U mag vanaf middernacht niet eten en/of drinken.
- Bij inspectie van het rectum kan voorbereiding noodzakelijk zijn, dat gebeurt met een klysma. Dit is onder andere afhankelijke van de slijmproductie van het eindstandig deel wat nog aanwezig is. Indien met u een klysma is afgesproken dient u zich een halfuur voor aanvangstijd van de scopie op de afdeling te melden.
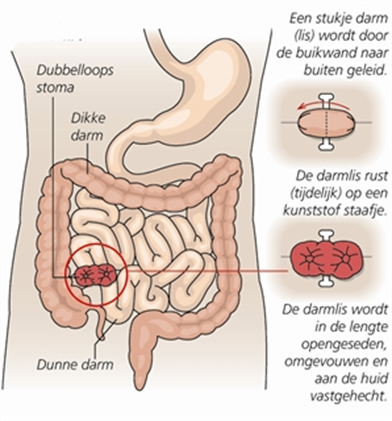
Ileostoma dubbelloops
- Bij een scopie via het ileostoma is 1 dag nuchter voldoende. U mag vanaf middernacht niet eten en/of drinken.
- Indien er een langer stuk darm bij het aflopende deel van het dubbelloops stoma is wat geïnspecteerd moet worden door middel van endoscopie is reiniging met een klysma mogelijk niet voldoende en kan het een optie zijn om via het stoma te spoelen.
- Neem contact op met de stoma verpleegkundige over de manier van voorbereiden (telefoonnummer 020 444 04 58)
Onderzoek
Een verpleegkundige of medisch assisterende haalt u op uit de wachtruimte en zal u verder voorbereiden. De arts die het darmonderzoek gaat doen, neemt nog eens kort de procedure met u door en controleert uw gegevens (dit heet een time-out procedure).
Tijdens het onderzoek ligt u op uw linkerzij en kan u gevraagd worden om een andere houding aan te nemen, bijvoorbeeld op uw rug of rechterzij. Bij een onderzoek via uw stoma, ligt u op de rug. Ook is het soms nodig dat de verpleegkundige wat druk op uw buik uitoefent, om ervoor te zorgen dat de slang gemakkelijker de darm inschuift.
Tijdens het onderzoek kunt u wat ongemakken ervaren. Dit komt door het uitbochten van de endoscoop en/ of door de lucht of kooldioxide die in de darm wordt geblazen. Het is tijdens het onderzoek niet mogelijk om iemand mee te nemen op de behandelkamer.
Na het onderzoek
Patiënten die voor het onderzoek sedatie hebben gekregen, blijven ter observatie in de herstelkamer van de endoscopie-afdeling. De bloeddruk, hartfrequentie en het zuurstofgehalte in het bloed worden nog minimaal een halfuur gemeten.
In verband met de gegeven sedatie mag u niet zelfstandig deelnemen aan het verkeer. U mag dus niet zelf autorijden, niet met het openbaar vervoer reizen, niet fietsen of met de taxi.
-
- U moet voor begeleiding en vervoer naar huis zorgen. U dient zich te laten ophalen op de endoscopie afdeling. U mag de afdeling niet alleen verlaten!
U kunt na het onderzoek last hebben van darmkrampen, een opgeblazen gevoel en soms een beetje rectaal bloedverlies na verwijderen van een poliep.
Uitslag
De uitslag van het onderzoek krijgt u van de arts die het onderzoek heeft aangevraagd.
Indien u patiënt bent van de maag-, darm- leverarts, dan is er bij het plannen van dit onderzoek op de polikliniek ook een afspraak gemaakt voor de uitslag bij uw specialist. Indien dit niet het geval is, neemt u dan contact op met de afdeling van uw maag-, darm- en leverarts.
Indien u patiënt bent van een andere specialist of de huisarts, dan moet u zelf een afspraak maken 1 - 2 weken na het onderzoek bij deze arts.
Complicaties
Een darmonderzoek is een veilig onderzoek. Toch kunnen er in een enkel geval complicaties optreden, bijvoorbeeld een bloeding. Naast een bloeding kan er tijdens het onderzoek een scheurtje (perforatie) in de darmwand ontstaan. Wanneer er tijdens het onderzoek aanvullende behandelingen worden uitgevoerd zoals het verwijderen van poliepen is de kans op complicaties groter. De meeste complicaties treden tijdens het onderzoek op maar kunnen ook tijdens het onderzoek behandeld worden.
Wanneer contact opnemen?
Complicaties kunnen ook thuis, tot 10 dagen na het onderzoek, optreden. U dient contact met ons op te nemen als u in deze periode klachten krijgt zoals heftige buikpijn, verlies van helder rood bloed (meer dan 150 ml) of hoge koorts. Het kan nodig zijn dat wij u op de Spoedeisende Hulp beoordelen. Zo nodig wordt u dan opgenomen in het ziekenhuis.
Vragen?
Heeft u na het lezen van deze folder nog vragen? Neem dan contact op met
afdeling Endoscopie, locatie VUmc:
-
- telefoonnummer 020 444 11 25
’s Avonds, ’s nachts en in het weekend kunt u bellen naar:
-
- telefoon 020 444 44 44 (telefooncentrale locatie VUmc)
- vraag of u kunt worden doorverbonden met de dienstdoende MDL-arts.
Neem bij ieder bezoek aan Amsterdam UMC mee:
- Een legitimatiebewijs (paspoort, gemeentelijk identiteitsbewijs, rijbewijs)
- Actueel medicatieoverzicht
- Uw Amsterdam UMC-patiëntenpas
- heeft u geen pas of ben u hem vergeten? Dan zullen wij u verzoeken deze (nogmaals) te laten maken bij de Centrale inschrijfbalie (locatie VUmc, hal polikliniek).

