Binnenkort wordt u opgenomen in Amsterdam UMC, locatie VUmc, op afdeling 3B Gynaecologische Oncologie. Hier krijgt u een conisatie operatie. Deze folder geeft algemene informatie over de operatie en over het verloop van uw opname in het ziekenhuisDeze folder is bedoeld als aanvulling op de informatie die u van de gynaecoloog en casemanager heeft gekregen.
- Heeft u nog vragen, neem dan gerust contact op met uw casemanager van de polikliniek of vraag het aan de verpleegkundige op de afdeling.
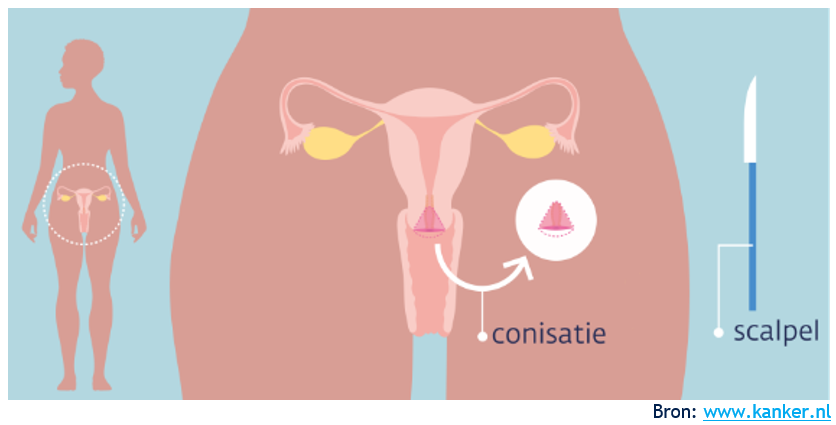
Wat is een conisatie?
Een conisatie is een van de mogelijke behandelingen bij een voorstadium van baarmoederhalskanker of bij baarmoederhalskanker in een vroeg stadium. De gynaecoloog verwijdert met een mesje een kegelvormig stukje van de baarmoedermond. De baarmoeder zelf blijft intact. De operatie duurt ongeveer 60 minuten.
Opnamedag
U wordt de dag voor de operatie of op de dag van de operatie opgenomen op de verpleegafdeling. Op de dag van de ingreep mag u in principe in de loop van de dag met ontslag. Toch adviseren wij u om voor de zekerheid spullen mee te nemen voor een (extra) overnachting.
Wat neem ik mee naar het ziekenhuis
- voldoende schone nachtkleding (bij voorkeur met korte mouwen), ondergoed e.d.
- comfortabele kleding (bij voorkeur korte mouwen en wijde broeken) om overdag te dragen
- slippers/pantoffels
- toiletspullen
- boek/laptop/tablet/handwerkje
- uw eigen medicijnen in originele verpakking(en).
Opnamegesprek
Op de opnamedag volgt een opnamegesprek met de verpleegkundige en de zaalarts. Er wordt geïnformeerd naar allergieën, uw algemene gezondheidstoestand en uw thuissituatie.
Verder noteren we de naam en het telefoonnummer van uw contactpersoon. Dit is de persoon die na de operatie gebeld wordt om te bevestigen dat de operatie achter de rug is. U kunt uw partner, familielid of goede vriend(in) opgeven als contactpersoon.
We vragen naar uw thuismedicatie en leggen u uit wat voor medicatie u tijdens de opname krijgt. Er wordt lichamelijk onderzoek gedaan. We doen een aantal metingen bij u (hartslag, temperatuur, bloeddruk, zuurstofgehalte in het bloed, pijnscore, lengte en gewicht). We nemen ook bloed af.
De gynaecoloog die de operatie uit gaat voeren, komt mogelijk bij u langs om kennis te maken en nogmaals de operatie met u door te nemen.
Medicatie
Het is belangrijk dat u al uw medicijnen in de originele verpakking(en) meeneemt naar het ziekenhuis. Uw eigen medicatie mag u doorgebruiken, tenzij de anesthesioloog of arts iets anders met u heeft afgesproken. Medicatie-inname gaat altijd in overleg met uw verpleegkundige.
Avond voor de operatie
Tot middernacht mag u eten naar wens. Tot 2 uur voor de operatie mag u nog heldere vloeistoffen drinken (geen melk).
Dag van de operatie
Voor de operatie wordt u geadviseerd om te douchen. Van de verpleegkundige krijgt u operatiekleding om aan te trekken.
Sieraden, piercings, make-up, kunstnagels, nagellak en hoofddeksels dienen verwijderd te zijn. Als u een bril, contactlenzen of gebitsprothese heeft, moet u deze uitdoen voordat u naar de operatiekamer gaat.
Ter voorbereiding op de narcose krijgt u soms medicatie voor de operatie. Deze medicijnen zijn afgesproken met de anesthesioloog. Dit zijn medicijnen zoals pijnstillers en/of een tablet ter ontspanning/rust.
U wordt met uw bed naar de wachtruimte van de operatiekamer gebracht, de verkoever. Een verpleegkundige neemt hier tijdelijk de zorg over. Vanuit de verkoever wordt u opgehaald door de anesthesioloog. In de operatiekamer staat een team van artsen en operatieassistenten klaar.
Op de operatiekamer
Op de operatiekamer lopen we de laatste veiligheidsprocedures na. Er worden u meermaals algemene vragen gesteld, zoals het noemen van uw naam en geboortedatum. U krijgt een infuus voor toediening van vocht en medicatie. De operatie vindt meestal plaats onder narcose of met een ruggenprik. De operatie gebeurt via uw schede. U krijgt geen litteken op uw buik.
Na de conisatie krijgt u soms een tampon in uw schede. Deze tampon bestaat meestal uit een lang gaas. Uw urinebuis kan hierdoor een beetje dichtgedrukt worden, waardoor u moeilijk kunt plassen. Daarom kan het zijn dat u tijdelijk een blaaskatheter in uw blaas krijgt.
Aan het einde van de operatie neemt de gynaecoloog telefonisch contact op met de eerste contactpersoon om te informeren over het verloop van de operatie.
Na de operatie
Na de operatie wordt u terug naar de verkoever (uitslaapkamer) gebracht. Hier verblijft u enige tijd ter observatie. U bent aangesloten op bewakingsapparatuur en als het nodig is krijgt u extra zuurstof via een slangetje in de neus. Zodra uw lichamelijke situatie het toelaat, wordt u opgehaald door een verpleegkundige van de afdeling.
Ontslag uit het ziekenhuis
De dag van het ontslag
U mag meestal op de dag van de ingreep weer naar huis. Voordat u naar huis gaat wordt de tampon verwijderd. Wanneer een blaaskatheter is geplaatst wordt deze ook verwijderd. U moet op de verpleegafdeling een keer geplast hebben.
Ontslaggesprek
Bij het ontslag krijgt u een ontslaggesprek met de zaalarts. U krijgt een brief mee voor de huisarts en eventueel recept(en) voor medicatie. De arts en verpleegkundige zullen leefregels met u doornemen en aangeven wanneer u contact op moet nemen met het ziekenhuis.
Herstel
Doe in de week na de operatie rustig aan. In verband met de genezing van de wond, raden we u aan geen geslachtsgemeenschap te hebben in de eerste 4 tot 6 weken na de ingreep. Ook kunt u voorlopig beter geen tampons gebruiken. We raden ligbaden af, douchen mag wel.
De eerste 4 tot 5 weken heeft u kans op abnormale afscheiding. De eerste dagen is de afscheiding vermengd met bloed. De afscheiding verschilt per persoon. Het hangt ook af van de diepte van de gemaakte wond.
Nazorg
Om u te ondersteunen bij uw herstel nemen we na uw ontslag telefonisch contact met u op. We vragen hoe het met u gaat en we beantwoorden uw vragen.
U blijft onder controle bij de gynaecoloog. Na een behandeling als deze heeft u tijd nodig om alles te verwerken. Soms gaan de maanden na de operatie gepaard met periodes van verdriet, lusteloosheid, opstandigheid en angst. Waarschijnlijk heeft u, en uw naaste omgeving, ook meer aandacht nodig. Als u behoefte heeft om over al deze dingen met een deskundige te praten, kunt u dit met uw behandelende gynaecoloog bespreken. Deze kan u eventueel doorverwijzen.

