Uw kind is patiënt bij de afdeling kinderurologie van het Emma kinderziekenhuis van Amsterdam Universitair Medisch Centrum. Kinderzorg vindt alleen plaats op de locatie AMC/Meibergdreef. In Amsterdam UMC worden medisch specialisten opgeleid. Zij doen zelfstandig spreekuren en nemen deel aan operatieve behandelingen. Hierdoor kan het voorkomen dat u voor uw kind een afspraak krijgt bij een uroloog in opleiding. Hij of zij werkt zelfstandig, maar altijd onder verantwoordelijkheid van de kinderuroloog. Als u het op prijs stelt een kinderuroloog te spreken, kunt u dit aangeven als u een afspraak maakt. Indien mogelijk proberen wij met uw wens rekening te houden.
Wat zijn urethrakleppen?
Urethrakleppen zijn een zeldzame aangeboren vernauwing van de plasbuis van een jongetje. Urethra betekent plasbuis. De Engelstalige afkorting PUV (posterior urethral valves) wordt ook vaak gebruikt. Deze kleppen worden bij 1:5000 à 8000 jongetjes gevonden. Dat betekent 10-20 jongetjes per jaar in Nederland. Urethrakleppen komen niet voor bij meisjes.
Wat is de oorzaak van urethrakleppen?
Urethrakleppen ontstaan al zeer vroeg in de 7e à 8e week van de zwangerschap. De vorming van de plasbuis verloopt in dit geval niet helemaal normaal. Aan het begin van de plasbuis blijven vliesjes bestaan in het gedeelte waar zich later de prostaat zal ontwikkelen. Als er plas langs stroomt, bollen deze vliesjes op als de zeilen van een zeilschip. Daardoor wordt de plasbuis nauwer en moet de blaas harder werken om leeg te komen. Als er niet geplast wordt, zakken de vliesjes weer tegen de wand van de plasbuis. Er is dus sprake van een vernauwing in één richting: De klepvliezen bollen alleen op als er geplast wordt. Bij het inbrengen van een katheter (een buisje in de plasbuis tot in de blaas) is er in het algemeen geen probleem want in die richting kunnen de vliezen niet opbollen. Er is altijd sprake van een gedeeltelijke vernauwing en nooit van een volledige stop. Urethrakleppen zijn aangeboren maar niet erfelijk.
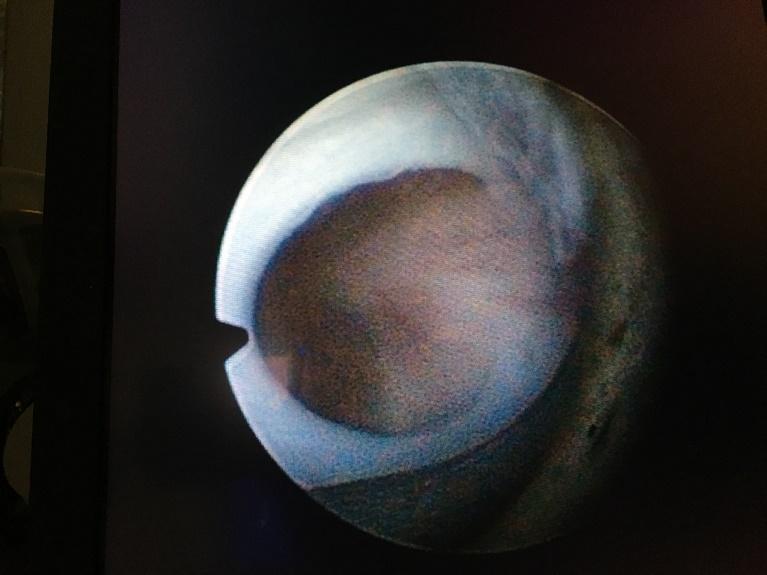
Beeld van urethrakleppen bij de kijkoperatie (cystoscopie). De vliezen zitten vast aan de boden en zijwand van de plasbuis en zijn aan het “plafond” van de plasbuis samengegroeid.
Urethrakleppen hebben vaak effect op de nieren en nierfunctie. Hieronder krijgt u informatie over de nieren en wat ze doen.
Waarom hebben we nieren?
Nieren zijn belangrijk voor ons lichaam. Ze doen een paar dingen:
- Ze halen afvalstoffen uit ons lichaam
- Ze verwijderen te veel water
- Ze halen te veel zout weg
- Ze zorgen dat we niet te veel zuur in ons lichaam hebben
Al deze dingen die we niet nodig hebben, gaan via onze plas (urine) ons lichaam uit.
Ligging van de nieren
Normaal gesproken heeft de mens twee nieren. De nieren liggen aan de achterkant van het lichaam, achter de buikholte ter hoogte van de taille.
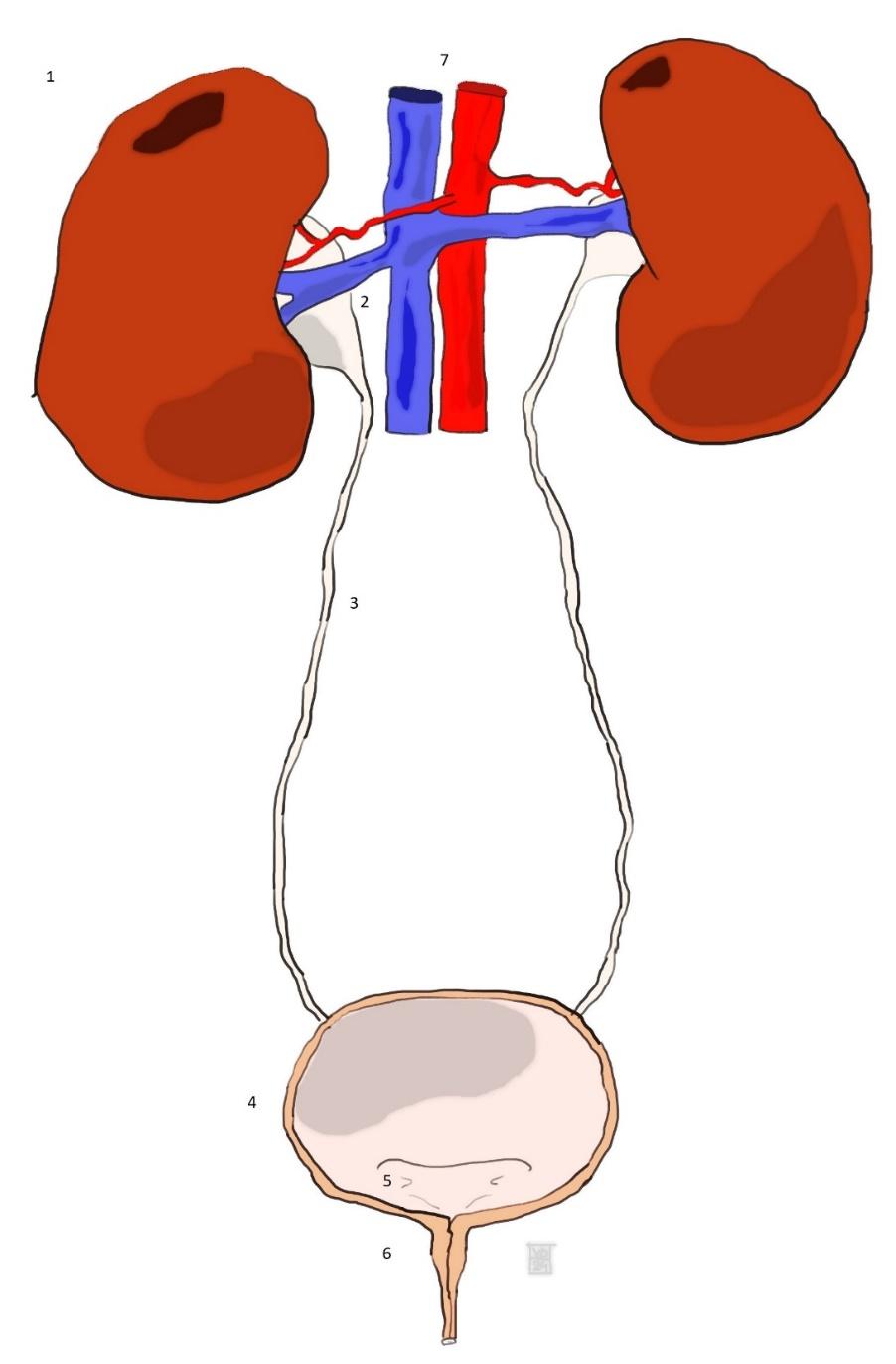
Afbeelding van de urinewegen:
- nier,
- nierbekken (pyelum),
- urineleider (ureter),
- blaas,
- opening in de blaaswand waar de urineleider in uitkomt,
- plasbuis,
- Bloedvaten (onderste holle ader en aorta) waaruit de bloedvoorziening van de nieren ontspringt.
Werking van de nieren
Elke nier bestaat uit ongeveer een miljoen deeltjes. Deze deeltjes heten nefronen. Een nefron bestaat uit een nierfilter (glomerulus) en een nierbuisje (tubulus). De nefronen filteren het bloed dat via de bloedvaten in de nier komt. Het bloed stroomt door de nierfilters die bepaalde stoffen uit het bloed verwijderen. Het gefilterde bloed (voorurine) stroomt dan verder de nierbuisjes in. Deze nierbuisjes halen water, zout en alle stoffen die het lichaam nodig heeft weer terug naar het bloed. Het restant van de gefilterde vloeistof is het teveel aan vocht, zout en zuur en de afvalstoffen; dit vormt de urine. De urine wordt verzameld in een soort verzamelkamertjes; de nierkelken. Urine uit de nierkelken verzamelt zich in het nierbekken. Het nierbekken gaat over in de urineleider, die voert de urine af naar de blaas. Urine verlaat het lichaam tijdens het plassen.
Wat zijn de gevolgen van urethrakleppen?
Toelichting op verwarrende of moeilijke woorden in deze tekst.
Urineleider (ureter): de buis die van het nierbekken naar de blaas loopt (nummer 3 in het bovenstaande plaatje). Op de plek waar de urineleider de blaas ingaat, bestaat een klepmechanisme. Dit klepmechanisme voorkomt dat de plas richting de nier (weer omhoog) wordt geplast en niet naar de luier of de wc. Alle mensen hebben dit klepmechanisme. Het komt voor dat dit klepmechanisme slecht aangelegd is. Dan ontstaat er terugstroom van urine van de blaas naar de nier. Dit wordt vesico (vanuit de blaas)-ureterale (naar de urineleider) reflux (terugstroom) genoemd, afgekort VUR. Bij jongens met plasbuiskleppen kan een goed aangelegde klep door de hoge drukken tijdens het plassen beschadigd raken en ontstaat er ook reflux. Niet door een slecht aangelegde klep in de urineleider maar door de gevolgen van de kleppen in de plasbuis.
Plasbuis (urethra): de buis die van de blaas naar het plasgaatje loopt (nummer 6 in het bovenstaande plaatje). Bij sommige jongens ontstaan hierin klepachtige vliezen die de uitstroom van de blaas bemoeilijken. Deze kleppen horen er níet te zijn.
Vroeg in de zwangerschap moeten de blaas, de urineleiders en de nieren zich nog verder ontwikkelen terwijl de urethrakleppen al aanwezig zijn. De blaas zal zeer gespierd worden om urine langs de kleppen te kunnen persen. Daarom ontstaan hoge drukken in de blaas. De klepmechanismes op de overgang van urineleider naar de blaas kunnen “door gaan slaan”. Urine kan dan terug stromen naar de nier en de nier kan direct worden blootgesteld aan de hoge drukken in de blaas. Dat heet vesico-ureterale reflux. De blaaswand kan zo dik worden dat de blaasuitgang en de openingen waardoor de urineleiders de blaas inkomen als het ware worden vernauwd door de spiermassa van de blaas. Het is dan voor de blaas nóg moeilijker om te plassen en de urineleiders kunnen hun urine moeilijker lozen in de blaas, óók als het klepmechanisme van de urineleider nog normaal werkt. Het gevolg is dat alle onderdelen van de urinewegen stroomopwaarts van de urethrakleppen gaat verwijden en in hun verdere ontwikkeling gestoord worden.
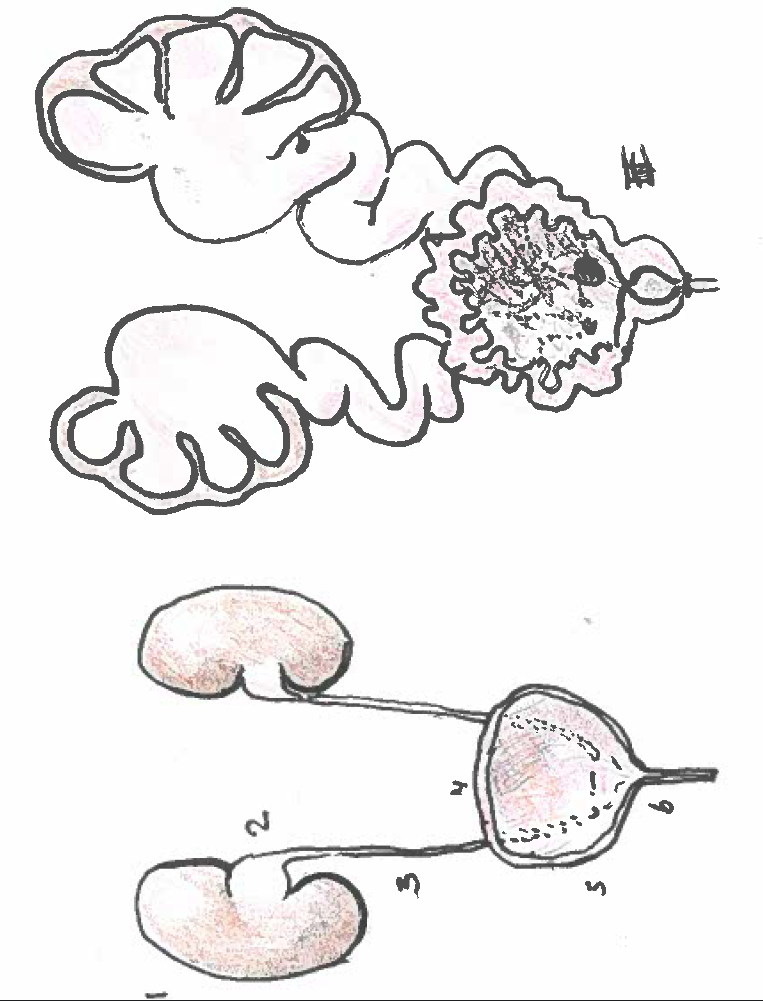
De gevolgen van urethrakleppen
Links normale situatie: 1 nier, 2 nierbekken, 3 urineleider, 4 blaas, 5 overgang van urineleider in blaas, 6 plasbuis.
Rechts situatie zoals die bij urethrakleppen kan ontstaan: Verwijding van de nieren, het nierbekken en de urineleider. De urineleider wordt niet alleen wijder in de breedte maar ook in de lengte zodat en geslingerd verloop ontstaat. De blaas is zeer gespierd geworden en daardoor dikwandig en kartelig. De blaasuitgang is ook zeer gespierd en daardoor vernauwd. Het eerste deel van de plasbuis is verwijd tot aan de urethrakleppen. De blauwe pijl wijst naar de plaats van de urethrakleppen. Door de gespierde blaaswand wordt de urineleider die links in het plaatje zichtbaar is (dat is aan de rechter zijde van het kind) vernauwd waardoor de urineleider stroomopwaarts nóg meer verwijding vertoont. Aan de rechter zijde is de klep tussen urineleider en blaas beschadigd geraakt. De inmonding van de urineleider in de blaas is een wijde opening waardoor urine direct weer vanuit de blaas naar de nier kan stromen (Groene pijl)
Waarom de blaas en de nieren niet volledig kunnen herstellen:
Behalve de gespierdheid van de blaas en de hoge druk door de urethrakleppen is er nog een andere factor die niet goed is voor de ontwikkeling van blaas en nieren: in ons DNA ligt de code om ons lichaam te bouwen en te onderhouden. Ons DNA ligt opgeslagen in de kern van alle cellen. Stukjes van die DNA code worden gebruikt om eiwitten te maken die een bepaalde werking hebben in het lichaam. Zo’n stukje DNA noemen we een gen. Er zijn heel veel stappen nodig om een bevruchte eicel uit te laten groeien tot een baby. Deze stappen worden aangestuurd door genen en als de baby “klaar is” worden veel van die “groeigenen” uitgezet. Doordat urethrakleppen tijdens dit groeiproces al vroeg in de zwangerschap aanwezig zijn, verstoort dit het samenspel van die groeigenen. Sommige genen worden niet “uitgezet” terwijl ze eigenlijk niet meer nodig zijn. Een gevolg hiervan is dat er in de blaas, urineleiders en nieren meer bindweefsel wordt gevormd terwijl dat eigenlijk spier- of nierweefsel had moeten zijn. Dit proces gaat dóór, ook na de geboorte. Organen worden hierdoor slechter van kwaliteit: er zijn uiteindelijk minder werkende nierdeeltjes en de blaas kan stug worden en soms, later in de jeugd, niet meer goed samentrekken. Behalve een behandeling vlak na de geboorte is er (tot nu toe) weinig aan dit proces te doen. Er zijn experimenten bij proefdieren waarbij geprobeerd wordt om de negatieve invloed van deze groeigenen te blokkeren, maar de komende tijd is er nog geen uitzicht op medicijnen die bij mensen gegeven kunnen worden. Daarnáást zal het zo zijn dat áls deze medicijnen veilig en beschikbaar zouden zijn, deze vóór de geboorte aan het kind moeten worden toegediend. Dat is nog een uitdaging op zich. Wat we wél weten is dat een blaas minder verbindweefselt als jongens langdurig met medicijnen worden behandeld om het krampen van de blaas te verminderen. Dit levert meestal een betere blaas op maar deze medicijnen garanderen helaas niet dat álle jongens na de puberteit een goed werkende blaas hebben.
Urethrakleppen: verschillende niveaus van ernst
Urethrakleppen kunnen in verschillende mate ernstig zijn. Hier is uitleg over de verschillende vormen:
Ernstigste vorm
- De ongeboren baby maakt minder urine
- Er is minder vruchtwater; hierdoor ontwikkelen de longen zich slecht
- Veel baby's overlijden kort na de geboorte door ademhalingsproblemen
- Andere problemen door te weinig vruchtwater kunnen zijn:
- Plat gezicht
- Rimpelige huid
- Klompvoeten
- Afwijkende handen
Minder ernstige vorm
- Geen of weinig problemen met de longen
- Na de geboorte:
- Nieren en darmen moeten wennen
- Het kan 24 uur duren voor de eerste plas
- Er wordt een slangetje in de blaas gedaan
- Nierfunctie wordt gecontroleerd
- Het duurt een paar dagen voor de eigen nierfunctie goed werkt
- Risico's:
- Minder goede nierfunctie
- Blaasontstekingen
- Moeilijk plassen
Minst ernstige vorm
- Geen nierafwijkingen
- Problemen komen soms later:
- Moeite met plassen
- Blaasontstekingen
- Urineverlies
Diagnose vóór de geboorte
Veel ernstige vormen van urethrakleppen worden al gezien bij echografisch onderzoek vóór de geboorte. Bij de 20 weken echo (of misschien in de toekomst bij een 13 weken echo) worden verwijde nierbekkens en urineleiders gezien. De blaas kan dikwandig zijn, maar ook zeer groot en uitgerekt. Vaak kan het verwijde deel van de plasbuis ónder de blaas worden gezien. Dat noemen we het “sleutelgat teken” omdat de blaas in lengtedoorsnede op de echo er dan uitziet als een sleutelgat. De hoeveelheid vruchtwater kan normaal of verminderd zijn. Als er een verdenking is op urethrakleppen wordt de bevalling gedaan in een centrum waar direct optimale zorg kan worden geleverd aan de pasgeborene.
Een ernstige vorm van urethrakleppen wordt niet altijd gezien bij de 20 weken echo. De meeste van deze jongens presenteren zich dan kort na de geboorte met een urineweginfectie.
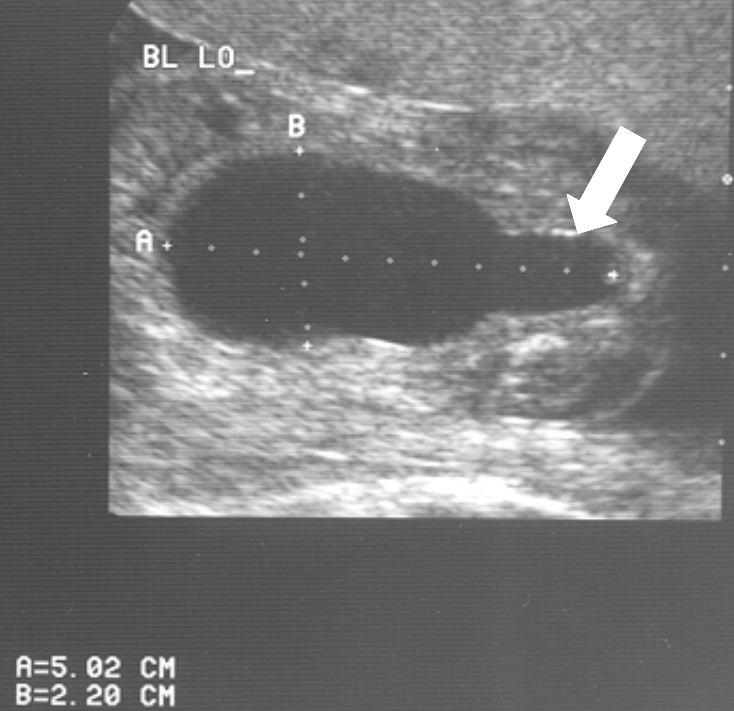

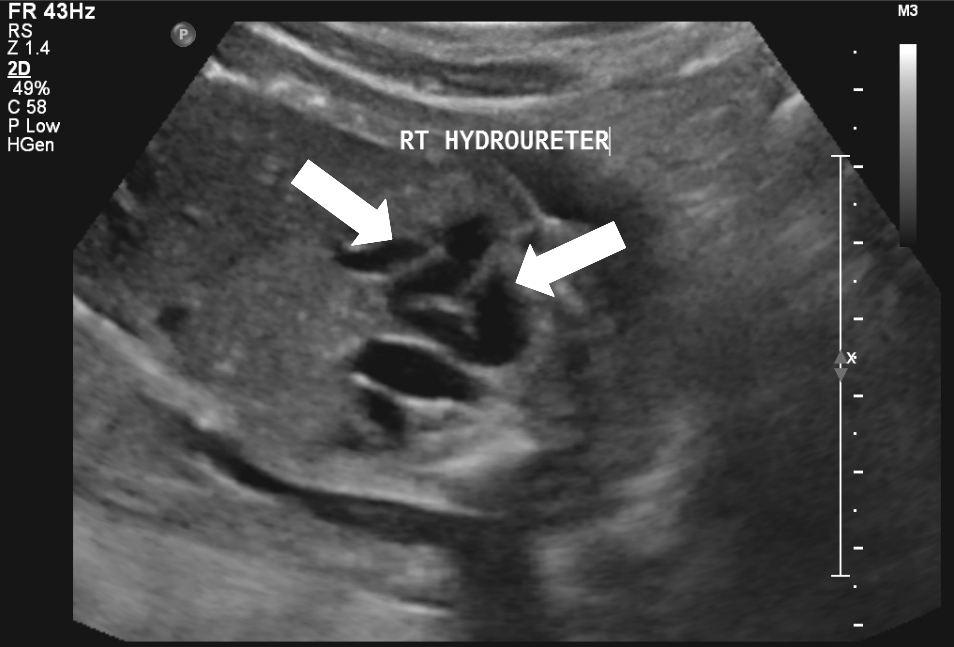
20 weken echografie: links: dikwandige blaas met verwijding van de plasbuis tot aan de kleppen (pijl): het “sleutelgat teken”. Onder: verwijde urineleiders. Bij kinderen gaan de urineleiders bij verwijding ook erg gekronkeld verlopen.
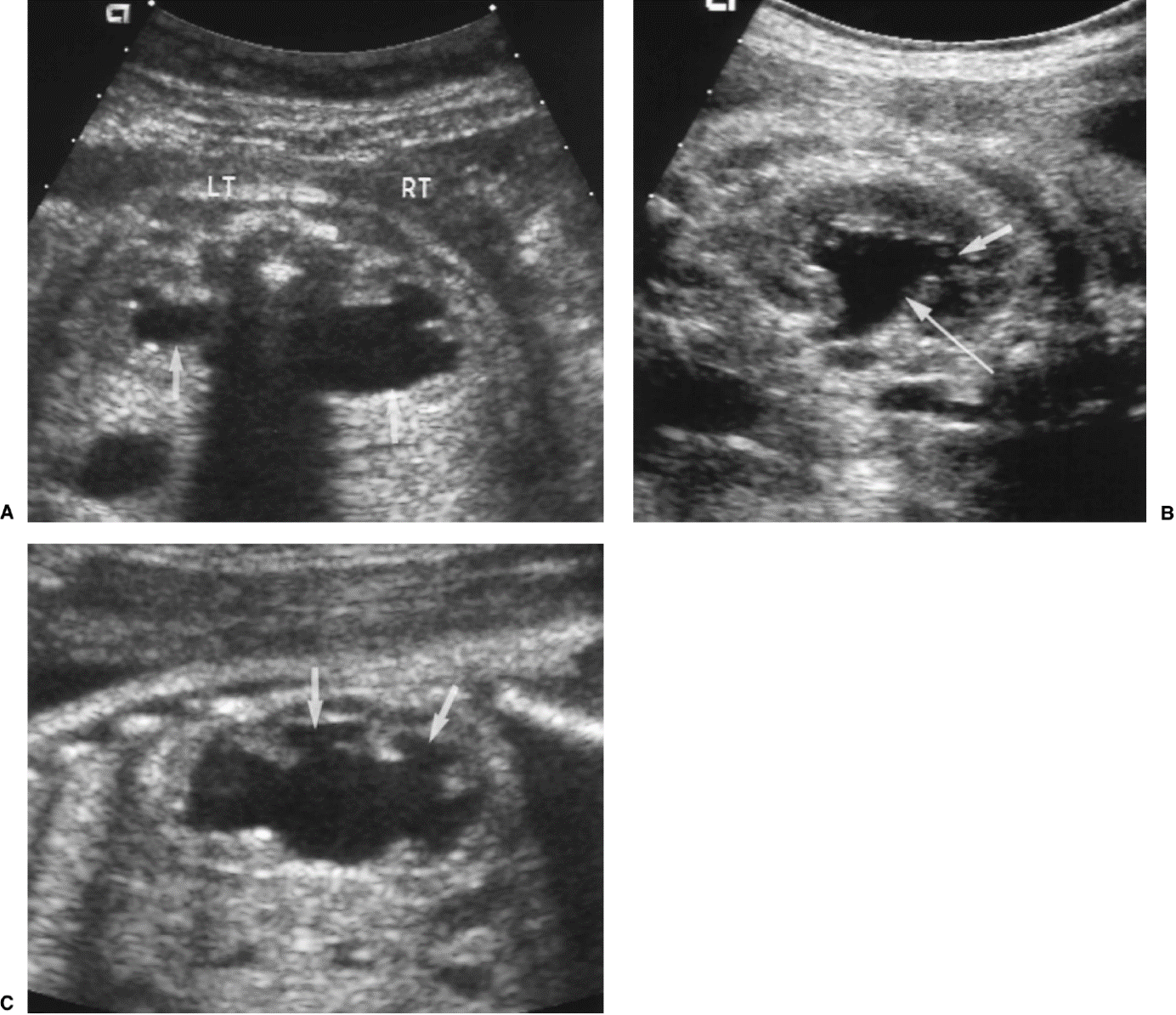
Verwijde nierbekkens (lange pijl) en nierkelkjes (korte pijl). Smalle nierschors.
Kan er een behandeling worden gedaan vóór de geboorte ?
Het ontstáán van de urethrakleppen kan niet worden voorkomen. Er zijn pogingen gedaan om de gevólgen van urethrakleppen te behandelen door bij het ongeboren kind een drain in te brengen in de blaas: een slangetje dat met een krul in de blaas en met een krul buiten de buikhuid ligt om op deze manier urine direct van de blaas naar het vruchtwater te vervoeren. Dit heet een “vesico-amnionic shunt”. Dit wordt gedaan door de gynaecoloog die onder plaatselijke verdoving door de buikhuid van de moeder en de baarmoederwand de drain inbrengt door de buikhuid van het kind.
Inbrengen van een draintje tussen blaas en het vruchtwater (Afbeelding: cambridge university press.)
De meeste van deze kinderen werden ruim ná de 20 weken echo gedraineerd. Deze kinderen werden meestal geboren met een betere longfunctie, maar niet met een betere nierfunctie. De schadelijke invloed van de kleppen heeft waarschijnlijk al te lang geduurd.
Het inbrengen van zo’n draintje geeft veel complicaties:
- er kan een bloeding of een infectie ontstaan. In 1-2% van de gevallen leidt dat tot het te vroeg op gang komen van de bevalling.
- Het draintje kan op de verkeerde plaats geplaatst worden, bijvoorbeeld in de buikholte van het kind.
- Het draintje kan uit de blaas gaan of wordt soms door het kind zelf eruit getrokken.
- Er komen ook aangeboren afwijkingen voor die voor de geboorte precies líjken op urethrakleppen. Met echografie is niet met 100% zekerheid te zien wat het kind precies heeft. Een aantal kinderen dat zo’n draintje heeft gekregen bleek geen urethrakleppen te hebben maar een andere aandoening. Ze hadden bij voorbaat al geen voordeel bij het inbrengen van de drain en waren dus ook ten onrechte blootgesteld aan de gevaren van drainage.
Een klein aantal kinderen kreeg veel vróeger in de zwangerschap een drain: na een 13 weken echo. Er zijn aanwijzingen dat dit wél gunstig is voor de nierfunctie. Er is hiervoor nog veel onderzoek nodig. Een ongeboren kind van 13 weken is ongeveer 10 cm. groot en de blaas is kleiner dan een rozijn. Het inbrengen van een draintje bij deze zwangerschapsduur is een grote uitdaging en geeft waarschijnlijk ook méér complicaties. In Nederland wordt onderzocht of bij een 13 weken echo beter aangeboren afwijkingen te vinden zijn dan bij een 20 weken echo. In onderzoeksverband kunnen zwangere vrouwen een 13 weken echo krijgen.
Het inbrengen van zo’n drain is experimenteel en wordt in Nederland niet gedaan. Als u zwanger bent van een zoon met verdenking op urethrakleppen en verminderd of afwezig vruchtwater, kunt u met uw gynaecoloog, kindernefroloog en kinderuroloog bespreken of het een voordeel kan zijn om in België of Duitsland een drain in te laten brengen. Bij kinderen met voldoende vruchtwater is er met de huidige kennis geen voordeel voor het inbrengen van een vesico amnionic shunt.
Er wordt óók onderzoek gedaan naar een methode om onderscheid te maken tussen ongeboren jongens met urethrakleppen bij wie drainage gunstig zou kunnen zijn, en jongens waarbij dat niet zou helpen. Er zijn aanwijzingen dat de hoeveelheid van bepaalde stoffen in de urine dit onderscheid zou kunnen maken. Dit wordt nu in Europees verband onderzocht. Daarvoor moet urine via eenzelfde soort punctie als hierboven beschreven uit de blaas van het kind worden gehaald. Mogelijk zou dit onderzoek in de toekomst ook kunnen worden gedaan in vruchtwater. Dat geeft een lagere kans op complicaties. Vooralsnog doet Nederland niet mee aan dit Europese onderzoek.
Wat gebeurt er vlak voor en na de geboorte?
Als u zwanger bent van een zoon met verdenking op urethrakleppen bevalt u in het algemeen in een centrum waar direct speciale zorg voor uw zoon kan worden geboden. De bevalling hoeft niet te worden ingeleid. Uw zoon hoeft niet eerder dan de uitgerekende datum geboren te worden. Uw zoon hoeft ook niet geboren te worden via een keizersnede.
Direct na de geboorte krijgt uw zoon een blaaskatheter en wordt gestart met beschermende antibiotica om de kans op een urinewegontsteking te verkleinen. Daarnaast krijgt uw zoon medicijnen die de kramperigheid van de blaas remmen. De blaaskatheter zorgt ervoor dat de urine zonder problemen naar buiten kan stromen. In de meeste gevallen zal het kind ook een infuus krijgen. Daarnaast mag uw zoon natuurlijk voeding krijgen. De beste voeding is borstvoeding. Soms wordt in het begin afgekolfde moedermelk gegeven, zodat nauwkeurig kan worden gemeten hoeveel voeding uw zoon krijgt en hoeveel urine er uit de katheter komt. Dit is belangrijk omdat kinderen met urethrakleppen erg gevoelig zijn voor uitdroging en dat nierfunctie zich alleen goed kan ontwikkelen als het kind ruim voldoende vocht krijgt. Met echografie en bloedonderzoek zal de verwijding van de nieren en de nierfunctie worden gevolgd. De meeste jongens doen het hiermee goed en houden de katheter tot aan de operatie, waarbij de kleppen worden behandeld.
Tijdens de opname zal meerdere keren bloed worden geprikt en zullen er enkele echo’s gemaakt worden. Daarnaast zal via de katheter contrastmiddel in de blaas worden gebracht om met röntgenstraling de urinewegen af te beelden. Dit heet een mictie cystogram. De kleppen kunnen hierop niet worden gezien, maar de verwijding veroorzaakt door de kleppen, de dikke blaaswand en het eventueel terugstromen van urine naar de nieren kan in beeld worden gebracht.
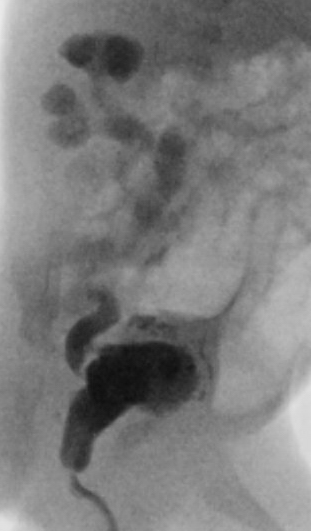
Normale plasbuis voorbij de kleppen
Plaats van de urethrakleppen
Verwijd eerste deel van de plasbuis tot aan de kleppen
Kleine, kramperige blaas met kartelige contour veroorzaakt door uitstulpingen van de blaaswand (divertikels)
Terugstroom van urine tot in de nier (vesico-ureterale reflux) en verwijde urineleider
Plasfoto met contrastmiddel (mictie cystogram)
Het komt zelden voor dat met deze behandeling, de nierfunctie niet verbetert en de verwijding van de urinewegen toeneemt. In dat geval is de blaaskatheter niet voldoende om de urinewegen goed leeg te laten stromen en zal de kinderuroloog adviseren om ook draintjes in de nierbekkens aan te brengen of om stoma’s te maken op beide urineleiders onder de nier. Omdat dit gelukkig zelden hoeft te worden gedaan, zal dat in deze informatiefolder niet verder worden uitgelegd.
Operatieve behandeling van de urethrakleppen
Als de nierfunctie en de situatie van uw zoon zijn gestabiliseerd kunnen de kleppen worden behandeld middels een kijkoperatie via de plasbuis. Meestal wordt dat een tot twee weken na de geboorte gedaan. Als uw zoon zeer vroegtijdig is geboren moet er enkele weken worden gewacht tot hij is gegroeid. Voor de operatie wordt uw zoon onder narcose gebracht. Dit zal gedaan worden door een anesthesioloog die gespecialiseerd is in de behandeling van kinderen. U mag met uw zoon mee naar de operatiekamer. Als hij slaapt, wacht u op de verpleegafdeling tot de operatie klaar is. Het is geen zware operatie en het duurt ongeveer 30 minuten. Met de voorbereiding voor de operatie, het wakker maken nadien en vervoer naar de uitslaapkamer, kan het zijn dat u pas na 1,5 tot 2 uur naar hem toe mag. Soms wordt ervoor gekozen om het kind wakker te laten worden op de kinder intensive care. Meestal verblijft het kind daar maar één nacht.
Tijdens de operatie worden, via een kijkertje met een camera, in de plasbuis de kleppen ingesneden zodat ze niet meer kunnen opbollen tijdens het plassen. Soms ook wordt een nauwe gespierde blaasuitgang wijder gemaakt. Er ontstaan kleine wondjes aan de binnenkant van de plasbuis, aan de buitenkant is daar niets van te zien. Uw zoon krijgt tijdens de operatie opnieuw een blaaskatheter. Door de wondjes kan de urine in de opvangzak rood kleuren en kan er ook bloed naast de katheter uit het plasgaatje komen. Gelukkig houdt het bloeden snel op. Kort na de operatie, vaak de volgende dag, kan de katheter worden verwijderd. Uw zoon moet nu “op eigen kracht” plassen. Een tot enkele dagen na het verwijderen van de katheter zal de nierfunctie weer worden gecontroleerd en zal opnieuw echografisch onderzoek worden gedaan. Als deze onderzoeken goede resultaten laten zien en het gaat goed met uw zoon, mag hij met ontslag.
Hoe gaat het verder thuis ?
De antibiotica en blaasontspannende medicijnen moet uw zoon thuis blijven gebruiken. Vóór ontslag wordt geregeld dat uw apotheek deze medicijnen zal leveren of u kunt ze ophalen bij de ziekenhuisapotheek.
De wondjes aan de binnenkant van de plasbuis zijn na enkele weken genezen. Het kan dus zijn dat uw zoon enkele dagen heldere urine plast en dan opeens een roze vlek in de luier heeft. Daar hoeft u zich geen zorgen over te maken. Dit heeft te maken met tijdelijk wat bloedverlies uit een van de nog niet genezen wondjes. Het houdt vanzelf weer op. Meestal is de volgende plas weer helder.
Thuis hoeft u uw zoon niet anders te behandelen dan andere pasgeboren kinderen. Hij mag gewoon in bad en hij hoeft niet vaker een schone luier dan andere kinderen.
Ondanks de antibiotica die hij krijgt, blijft er toch een kans op blaasontsteking. Een blaasontsteking bij een klein kind geeft niet veel duidelijke verschijnselen. Vaak heeft een kind koorts maar ondertemperatuur komt ook voor. Meestal spuugt het kind. In geval van koorts, stinkende urine of andere verschijnselen die u niet vertrouwt, wordt geadviseerd urine te laten nakijken. Als dit gebeurt vlak na ontslag is het verstandig om met het AUMC te bellen. Telefoonnummers vindt u aan het einde van deze informatie. Als uw kind wat ouder is, kunt u urine inleveren bij de huisarts of in het ziekenhuis. Woont u ver van het AUMC dan is het verstandig om in een ziekenhuis in de buurt een kinderarts te vragen om aanspreekbaar te zijn voor algemene vragen over groei en ontwikkeling en om uw zoon te onderzoeken bij verdenking op een infectie. Uw kindernefroloog of -uroloog kunnen dat voor u regelen. Zelfs met een kinderarts dichterbij blijft u regelmatig naar Amsterdam UMC komen voor controles.
Ontwikkelingen op de lange termijn
Controle op de polikliniek
Het eerste jaar wordt een jongen tenminste 4 keer per jaar gezien op de polikliniek. Tussen de eerste en tweede verjaardag twee keer en daarna jaarlijks of vaker indien nodig. Bij vrijwel elk bezoek zal echografisch onderzoek van de blaas en nieren en urineonderzoek worden gedaan. Soms moet er bloed worden afgenomen. Bij de echografie zal langdurig, of misschien wel gedurende het hele leven, een verwijding van de nierbekkens en de urineleider worden gezien. In het gunstigste geval neemt de verwijding van de urineleiders en de verdikking van de blaaswand langzaam af. Bij ongeveer de helft van de jongens met urethrakleppen is er sprake is van terugstroom van urine naar de urineleider (vesico-ureterale reflux). Op lange termijn kan dit met goede begeleiding vanzelf genezen. Als vesico-ureterale reflux blijft bestaan hoeft dit alleen te worden geopereerd bij terugkerende blaasontstekingen.
Risico op blaasontstekingen
Door de verwijde urinewegen en de gespierde, kramperige blaas hebben jongens met urethrakleppen een grotere kans op urineweginfecties dan andere kinderen. De meeste jongens gebruiken vanaf de geboorte dagelijks een dosis antibiotica voor het slapengaan om de kans op infecties te verkleinen. Dit noemen we profylactische antibiotica omdat ze veel lager gedoseerd zijn dan een echte antibioticumkuur en omdat ze worden ingezet om infecties te voorkómen. (Een echte antibioticakuur wordt voorgeschreven om een infectie die er al is te bestrijden.) Het zijn antibiotica die een kleine kans hebben om bacteriën resistent te maken (dat is dat een bacterie een blaasontsteking kan veroorzaken terwijl uw zoon de antibiotica gebruikt omdat de bacterie heeft geleerd om het antibioticum te weerstaan). De duur van deze antibiotica kan variëren met de ernst van de afwijking van de urinewegen. Reken in elk geval op minstens een jaar deze vorm van antibiotica te gebruiken. Veel jongens blijven het gebruiken tot tenminste na zindelijk worden. Meestal worden deze antibiotica gegeven voor het slapengaan. ’s Nachts is namelijk het grootste gevaar dat er een blaasontsteking ontstaat, omdat de urine het langst in de blaas staat en de doorstroming het traagst is: ‘s nachts plassen we niet of minder vaak dan overdag en drinken we ook minder. Wij erkennen dat alle medicijnen bewerkingen hebben, maar vinden de eventuele nadelen opwegen tegen de voordelen van deze vorm van antibiotische bescherming.
Er gaan veel fabeltjes rond over profylactische antibiotica:
- Uw kind zou er resistent van worden.
- Dat is niet waar. Een bactérie kan resistent worden tegen de antibiotica, maar een kind niet. Zo’n resistente bacterie kan uw zoon ziek maken terwijl hij het antibioticum wél heeft gebruikt. Antibiotica werken alleen tegen bacteriën en niet tegen virussen. Uw zoon zal gewoon alle kinderziekten en verkoudheden krijgen (allemaal veroorzaakt door een virus) net als alle andere kinderen. Het vervelende aan al die kinderziekten is dat we graag bij elke keer koorts de urine willen onderzoeken omdat we zeker willen weten dat de koorts niet door een urineweginfectie wordt veroorzaakt. Dat geeft regelmatig onrust in de familie.
- Uw kind krijgt er diarree van
- Voor sommige antibiotica (penicillines) geldt dit inderdaad maar niet voor de antibiotica die wij gebruiken als profylaxe.
- Uw kind krijgt er verkleurde of slechte tanden van
- Sommige antibiotica kunnen inderdaad gele tanden veroorzaken maar niet de antibiotica die we voor profylaxe gebruiken. Er is ook geen verhoogde kans op gaatjes in de tanden (cariës) hoewel sommige tandartsen dat aan ouders vertellen. Wél zijn deze antibioticadrankjes, die meestal van zichzelf bitter smaken, lekker gemaakt door zoetstoffen en fruitzuren. En kunnen daarom net als snoep, bijdragen aan risico op tandbederf. Ze moeten daarom worden gegeven vóór het tandenpoetsen.
- De pezen en de hartkleppen kunnen worden aangetast.
- Dit is een zeldzame bijwerking van een zeer specifieke antibioticagroep die niet wordt gegeven als profylaxe.
- Door dit medicijngebruik heeft mijn kind een grotere kans op het ontwikkelen van overgewicht, allergieën, autisme of ADHD.
- Daar is geen enkel bewijs voor.
Medicijnen voor behandeling van de kramperigheid van de blaasspier.
Direct na de geboorte zal er worden gestart met oxybutynine (Dridase). Dit is een medicijn dat de activiteit van glad spierweefsel vermindert. Het maag-darmstelsel en de urinewegen bevatten glad spierweefsel. Dit is ander weefsel dan de dwarsgestreepte spieren die we gebruiken om te bewegen en te sporten. Door de urethrakleppen is de blaas zeer gespierd en geïrriteerd geworden. De blaas trekt heel vaak samen. We noemen dit een overactieve blaasspier. Behalve dat het voortdurend knijpen van de blaas hoge druk veroorzaakt die slecht is voor de ontwikkeling van de urinewegen, ontwikkelt een overactieve blaas zich niet goed. Jongens met urethrakleppen worden daarom langdurig behandeld met dit medicijn. Vaak tot in de puberteit. Bijwerkingen van dit medicijn zijn: droge mond, wazig zien, verminderd vermogen om te zweten en harde ontlasting. Van de eerste twee bijwerkingen hebben kinderen weinig last. Door de verminderde zweetproductie heeft uw kind in zeer warme omstandigheden een hogere kans op een zonnesteek. In een gewone “Hollandse zomer” is er geen probleem te verwachten maar is het langdurig warmer dan 30 graden of bent u op vakantie in een warm land dan kunt u beter tijdelijk stopen met het medicijn. Kortdurend stoppen heeft geen negatieve effecten voor de lange termijn. In geval van harde en pijnlijke ontlasting kunt u proberen met extra vocht en “huismiddeltjes” de ontlasting zachter te krijgen. Sommige kinderen hebben uiteindelijk toch een laxeermiddel erbij nodig.
Oxybutynine is verkrijgbaar in drank en in tabletjes en moet 3 keer per dag worden gegeven. Er bestaan soortgelijke langwerkende medicijnen die maar één keer per dag ingenomen kunnen worden maar deze uitvoeringen zijn gemaakt voor volwassen mensen en kunnen alleen bij oudere kinderen worden toegepast.
Is het gunstig om mijn zoon te laten besnijden ?
De meeste blaasontstekingen ontstaan omdat een bacterie via het plasgaatje naar binnen gaat en in de blaas zich kan gaan delen. De kans op een blaasontsteking is kleiner bij besneden jongens. Als uw zoon het goed doet onder de “standaard behandeling” is er geen medische reden voor een besnijdenis. Sommige jongens krijgen toch regelmatig blaasontstekingen ondanks alle goede zorgen. Die jongens kunnen baat hebben bij een besnijdenis. Uw kinderuroloog kan dat met u bespreken.
Zindelijk worden
De meeste jongens worden zindelijk tussen de 3e en 4e verjaardag. Jongens met urethrakleppen kunnen moeilijkheden hebben met zindelijk worden. Zij kunnen later zindelijk worden dan andere jongens en hebben meer kans op urineverlies tussen de plassen door. Op kleuterleeftijd heeft 2/3 van de jongens begeleiding nodig voor hun plasprobleem. Aan het eind van de jeugd heeft nog bijna 40% enig probleem met plassen. Plasproblemen en urine incontinentie zijn niet alleen medisch van aard maar er speelt ook veel gedrag mee. Tot voorbij kleuterleeftijd heeft de blaas van een jongen met urethrakleppen een kleinere inhoud dan normaal en een kramperig karakter. Een kramperige blaas stuurt heel vaak signalen naar de hersenen dat er geplast zou moeten worden. Daardoor kan een jongen zichzelf aanleren om die signalen te negeren en de plas op te houden en uit te stellen. Veel van deze jongens plassen dagelijks meermalen in hun broek. Uiteraard hebben zij al medicijnen tegen de kramperigheid maar daarnaast is begeleiding door vooral ouders, de juf op school en soms door een urotherapeut of fysiotherapeut nodig om uiteindelijk droog te worden. De natuurlijke reactie van een kind van die leeftijd op natte broeken is negeren. Veel jongens lijken helemaal geen last te hebben van hun natte broek en lopen er gewoon mee door terwijl de omgeving ziet, en vaak ook ruikt, dat zij in hun broek hebben geplast. Dit tot grote frustratie van ouders. Zij doen dit niet expres en hebben hulp nodig om uiteindelijk uit het cirkeltje van ophouden, uitstellen en broekplassen te komen. In het tweede deel van de jeugd verdwijnt die kramperigheid meestal en wordt de blaas groter maar ook slapper. Dit kan leiden tot minder goed uitplassen en het ontstaan van urineweginfecties. Ook kunnen minder goed werkende nieren bij oudere jongens leiden tot een heel grote nachtelijke urineproductie. ’s Nachts maken alle mensen een hormoon dat de urineproductie verlaagt doordat de urine meer wordt geconcentreerd. Jongens met urethrakleppen maken dit hormoon ook maar bij een minder goede nierfunctie kunnen hun nieren niet reageren op dit hormoon. De productie van urine blijft dus even groot als overdag. Het komt regelmatig voor dat jongens ’s nachts meer dan 1 liter urine maken. Dit kan een tot dan toe redelijk goede blaas oprekken en nog slapper maken. Het enige wat hieraan gedaan kan worden is meerdere keren per nacht opstaan om een plas te doen of voor de nacht een katheter in te brengen en die ’s ochtends weer te verwijderen. Een klein deel van de jongens met urethrakleppen blijkt na geboorte een slappe blaas te hebben en moet regelmatig gekatheteriseerd worden. De meeste jongens kunnen spontaan plassen. Bij een kwart van de jongens vanaf de leeftijd van ongeveer 10 jaar is uiteindelijk het legen van de blaas met een katheter noodzakelijk.
folder intermitterend katheteriseren bij kinderen.
https://www.amsterdamumc.nl/nl/patienteninformatie/intermitterend-katheteriseren-bij-kinderen.htm Er zijn dus helaas bij een aantal jongens wel problemen te verwachten. Daartegenover staat dat aan het eind van de puberteit bijna de helft van de “kleppen jongens” geen enkel blaas- of nierprobleem heeft.
Wat kan ik zelf doen om mijn zoon goed met zijn blaas om te laten gaan
Zindelijk worden is net als lopen een proces van vallen en opstaan. Vanaf de leeftijd van ongeveer 2 jaar kunnen kinderen hun plas ophouden maar ze hebben nog geen volledige controle over het proces van ophouden en uitplassen. In dat jaar gaan ze uitproberen wat er allemaal kan en dat kan resulteren in “gekke dingen” zoals vaak plassen, weinig plassen, weinig drinken, plassen in verschillende porties en lange droge periodes gevolgd door weer vaker nat zijn in de luier. Pas tussen de tweede en derde verjaardag zijn de zenuwvoorziening, de blaas en de sluitspieren “klaar” om goed samen te werken. Een kind kan pas zindelijk worden als dit proces is doorlopen. Je kunt een kind van 2 wel leren om regelmatig op de pot te gaan maar zelf aanvoelen wanneer het moet gaan zit er nog niet in. Het verhaal dat onze oma’s en overgrootmoeders hun kinderen op de leeftijd van 2 binnen een week allemaal zindelijk hebben gekregen heeft meer te maken met dwang en drang dan met de echte zindelijkheidsontwikkeling van het kind zelf. Tegenwoordig zijn we van mening dat elk kind zijn eigen tijd heeft. Dat kunnen we alleen maar begeleiden maar niet eerder laten gebeuren dan dat het kind er klaar voor is. Het is prima om vanaf de leeftijd van 2 uw kind voor bad en bed op de pot te zetten. Soms zal er een plas komen maar vaak ook niet en dat is prima. Met zindelijk worden bedoelen we niet dat een kind de plas uren kan ophouden maar dat het regelmatig gaat voor een plas. Als uw kind steeds gemakkelijker een plas op verzoek kan doen kan het met regelmaat naar de wc gebracht worden. Op de kinderopvang zijn er vaak ook vaste tijden voor de pot en gezamenlijk plassen of poepen geeft ook een extra stimulans. Als uw kind op een vaste tijd van de dag ontlasting heeft is het te adviseren om éen van de toiletbezoeken rond dat tijdstip te plannen. We streven naar een plasfrequentie van 6-7 keer per dag. Het is belangrijk om het leuk te houden en zitten op de wc moet geen minuten duren als er niets komt. Veel kinderen zijn van de ene op de andere dag zindelijk. Sommige kinderen hebben langdurige begeleiding nodig. Veel kinderen worden zindelijk om na een paar maanden weer in hun broek te gaan plassen. Kennelijk is het nieuwe er dan van af en zijn er weer andere leuke dingen in de wereld belangrijker dan goed naar je blaas luisteren. De meeste van deze kinderen zijn in de middag nat. Ze zijn dan vermoeider na school en hun aandacht is bij andere dingen, zoals buitenspelen of tv kijken. Het is goed om uw kind voor het buitenspelen te laten plassen. Bij lang tv kijken of andere “schermtijd” kan uw kind tijdig worden gestuurd voor een plas.
folder blaasproblemen. https://www.amsterdamumc.nl/nl/patienteninformatie/blaasproblemen-bij-kinderen-informatie-voor-ouders.htm
Onderzoeken bij plasproblemen
Met een Mictielijst, een flow en een residu kunnen we een goede indruk krijgen hoe uw zoon plast.
- Mictielijst: U zorgt voor een maatbeker met streepjesverdeling in milliliters. U laat uw kind alle plassen in de maatbeker plassen en u noteert de hele dag het tijdstip dat de plas is gedaan en de hoeveelheid in milliliters die is geplast. Daarnaast houdt u ook bij hoeveel uw kind drinkt en op welk tijdstip. Het mooiste is als dit nog een of twee dagen meer gemeten kan worden.
- Flow en residu: De officiële naam is uroflowmetrie. Dit wordt gedaan op de polikliniek. Zorg dat u uw kind ruim te drinken geeft voordat u vertrekt naar het ziekenhuis. Op de polikliniek meldt u aan de balie als uw kind een plas kan doen. De doktersassistente begeleidt u naar de “computerwc”. Dit is een gewone wc die is aangesloten op een computer die de stroomsnelheid van de plas meet. Daarna zal de doktersassistente met een bladderscan (is een soort echo) meten hoeveel er achter is gebleven in de blaas (het residu).
folder uroflowmetrie en plaslijst. https://www.amsterdamumc.nl/nl/patienteninformatie/uroflowmetrie-informatie-voor-kinderen.htm
Urodynamisch onderzoek
Dit is een meetonderzoek naar de functie van de blaas en de sluitspieren. Dit is enigszins belastend voor uw kind en daarom zijn we terughoudend met het uitvoeren van dit onderzoek. Als de plaslijst, flow en residu onvoldoende informatie verschaffen, wordt uiteindelijk vaak besloten om dit onderzoek uit te voeren. Dat wordt gedaan door een verpleegkundig specialist en duurt ongeveer 1,5 uur. U mag bij het onderzoek aanwezig zijn. Zorg voor bijstand en afleiding zoals de favoriete knuffel en filmpjes op telefoon of tablet. Kleine baby’s worden vaak rustig van een flesje.
folder (video) urodynamisch onderzoek bij kinderen. https://webshare.zenya.work/tbzmhkhx54tg34cb/Document.aspx?websharedocumentid=ea9f628f-5516-41da-9676-e7a94f6e0dffNierfunctie
Aan het einde van de jeugd heeft ongeveer de helft van de jongens, die behandeld zijn wegens urethrakleppen, een normale nierfunctie. De andere helft heeft een matige tot slechte nierfunctie. Hoe slechter de nierfunctie is op babyleeftijd hoe slechter de uitkomst later in de jeugd. In de meeste gevallen kunnen deze nieren niet goed meegroeien met de rest van het lichaam en gaan dus feitelijk langzaam achteruit. Uiteindelijk heeft 20-30% van de kinderen een niertransplantatie nodig. Kinderen met een niet normale nierfunctie hebben ondersteuning met medicijnen en vaak controle nodig. Dit wordt begeleid door de kindernefroloog. Hoewel kinderurologen nauw samenwerken met kindernefrologen staat de behandeling van chronische nierinsufficiëntie los van het urologische hoofdstuk. Daarom zal daar in deze informatiefolder niet verder op worden ingegaan.
Hoe gaat het met volwassen mannen die als kind zijn behandeld wegens urethrakleppen ?
40% van deze mannen hebben plasklachten later in het leven. In tegenstelling tot 15% van de mannen zonder een geschiedenis van urethrakleppen. Meestal zijn de klachten mild en hebben zij vaker aandrang. Soms is er urineverlies bij aandrang met de noodzaak om daar medicijnen voor te gebruiken.
Wat betreft seksuele functies zoals erectie, ejaculatie en vaderschap is er geen verschil met andere mannen. Ook de kwaliteit van leven is vergelijkbaar.
Als er sprake is van een zeer slechte nierfunctie of heeft de man een niertransplantatie moeten ondergaan, dan kan er sprake zijn van méér klachten en een verminderde kwaliteit van leven.
Wat te doen bij vragen en klachten ?
Bij vragen of zorgen kunt u contact opnemen met de polikliniek. Indien nodig kunnen die u in verbinding stellen met de kinderuroloog.
Als het nodig is kan de geplande afspraak voor de controle op de polikliniek vervroegd worden.
Voor spoedeisende zaken:
Tijdens kantooruren: 020-5668000
Buiten kantooruren: 020-5669111 en vraag naar de dienstdoende AIOS urologie.
Voor niet-spoedeisende zaken kunt u een bericht sturen via Mijn Dossier of tijdens kantooruren
bellen met polikliniek Kindergeneeskunde 020-566 80 00
Als u nog vragen heeft n.a.v. deze folder, dan kunt u deze stellen bij het volgende poli bezoek
of via Mijn Dossier.
Website
Voor deze en andere gegevens kunt u ook terecht op de website van de kinderurologie. https://www.amsterdamumc.nl/nl/kinderurologie/home.htm
Tot slot
Deze folder bevat algemene informatie. Het is bedoeld als extra informatie naast het gesprek met uw behandelend arts.
Meer informatie
Nieren en nierschade: https://www.nieren.nl