Er is bij u een gynaecologische kwaadaardige tumor vastgesteld. Een deel van de behandeling bestaat uit bestralingen. Een ander woord voor bestralingen is radiotherapie. Daarom bent u doorgestuurd naar de afdeling Radiotherapie van het AMC.
De radiotherapie bestaat uit uitwendige bestralingen. Vaak worden deze gecombineerd met één of meerdere inwendige bestralingen.
In deze folder krijgt u meer informatie over de uitwendige bestraling .
De inwendige bestraling wordt uitgelegd in een aparte folder.
Chemotherapie en soms hyperthermie (warmtebehandeling) kunnen ook deel uit maken van de behandeling.
Over de chemotherapie en de bijwerkingen krijgt u apart voorlichting van uw oncoloog. De hyperthermie wordt op de afdeling Radiotherapie gegeven. Meer informatie over hyperthermie staat op de website van het AMC.
Wat is het doel van bestralen?
Het doel van de radiotherapie is de kans op terugkeer van de kanker zo klein mogelijk te maken.
Welk gebied wordt bestraald?
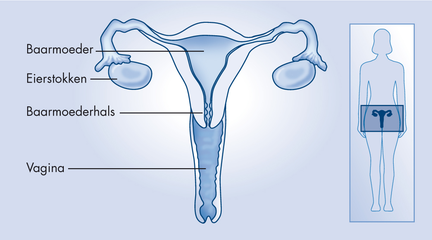
Het gebied dat bestraald wordt noemen we het doelgebied. Uw behandelend arts stelt het doelgebied vast.
Het doelgebied bestaat uit de vrouwelijke geslachtsorganen en vaak ook de lymfeklieren in het bekken. Wat er precies wordt bestraald is afhankelijk van de plek waar de tumor zich bevindt.
Wat gebeurt er voor de bestralingen?
Uw eerste afspraak
Bij uw eerste afspraak meldt u zich bij de balie van de afdeling Radiotherapie. U heeft een gesprek met uw behandelend arts. Dit kan een radiotherapeut zijn of een radiotherapeut in opleiding. In het eerste gesprek legt uw arts uit waarom u radiotherapie krijgt. Ook hoort u welk gebied precies bestraald gaat worden en hoeveel bestralingen u krijgt. De arts bespreekt de bijwerkingen die kunnen ontstaan.
Voorlichtingsgesprek
U heeft een persoonlijk gesprek met een medewerker van de Voorlichting Radiotherapie. U krijgt uitleg over de scan(s) die voor de bestralingen worden gemaakt. Ook krijgt u uitleg over de bestralingen. Natuurlijk kunt u vragen stellen.
Als u ook inwendig bestraald wordt, krijgt u hierover uitleg in een 2e gesprek. Dit gesprek is meestal in de laatste week van de uitwendige bestralingen.
Diverse onderzoeken
Als voorbereiding op de bestraling wordt vaak een PET-, een CT en/of een MRI-scan gemaakt. De arts gebruikt de scans om het gebied te bepalen dat bestraald gaat worden.
PET-scan
Met een PET-scan kunnen we kanker en infecties opsporen. Voor een PET-scan krijgt u een kleine hoeveelheid radioactief suiker toegediend. Kankercellen en ontstekingscellen verbruiken veel energie en hebben dus veel brandstof nodig in de vorm van suiker (glucose). Met een PET-scan kunnen we zien waar het radioactief suiker in uw lichaam gebruikt wordt.
PET-scanner
Via een bloedvat in de arm krijgt u een contrastmiddel toegediend. Door dit contrastmiddel zijn de bloedvaten beter zichtbaar. Over de PET-scan krijgt u uitgebreide informatie.
CT-scan
Op een CT-scan kunnen we goed zien hoe uw lichaam er van binnen uit ziet.
Vóór de scan krijgt u water met een contrastmiddel te drinken. Daardoor zijn de darmen goed zichtbaar op de CT-scan. Omdat we de scan maken met een volle blaas, mag u niet naar het toilet totdat de CT-scan klaar is.
Ook via een bloedvat in de arm krijgt u een contrastmiddel toegediend. Door dit contrastmiddel zijn de bloedvaten beter zichtbaar op de CT-scan.
Om de vagina goed zichtbaar te maken wordt er een beetje gel met een contrastmiddel ingebracht door middel van een dun buisje.
CT-scanner
Tijdens de PET-scan of de CT-scan zullen radiotherapeutisch laboranten een aantal markeringen (tatoeages) op uw lichaam aanbrengen. De tatoeages zijn zo groot als een speldenknop en verdwijnen bij de meeste mensen na een paar jaar. Deze markeringen worden later op het bestralingstoestel gebruikt om u in de dezelfde houding te kunnen leggen.
MRI-scan
Voordat de bestralingen beginnen wordt vaak een MRI-scan gemaakt. Met een MRI-scan kunnen we de binnenkant van uw lichaam goed zichtbaar maken. De arts vertelt u of een MRI-scan nodig is.
MRI-scanner
De scan duurt een ½ uur. Het is de bedoeling dat u dat ½ uur stil blijft liggen.
Om ook de darmen rustig te houden krijgt u een injectie in uw bovenarm of bovenbeen.
Om de vagina goed in beeld te brengen wordt een beetje gel met contrastmiddel ingebracht door middel van een dun buisje.
Hoe gaat de behandeling?
De behandeling bestaat vaak uit 2 delen: uitwendige en inwendige bestralingen. Van uw arts hoort u of dit bij u ook zo is. Het eerste deel bestaat uit uitwendige bestralingen. Informatie over de inwendige bestraling vindt u in een aparte folder.
De uitwendige bestraling
Het aantal uitwendige bestralingen ligt meestal tussen de 23 en 28 keer. In een enkel geval zijn het er meer. De arts vertelt hoeveel bestralingen u krijgt. De bestralingen vinden plaats op alle werkdagen, 5x per week, 1x per dag. Gemiddeld duurt uw afspraak 15-20 minuten. De bestraling zelf duurt maar enkele minuten.
Om minder last van bijwerkingen te krijgen is het belangrijk dat uw blaas gevuld is tijdens de bestralingen.
Dit doet u door 1½ uur voor de bestraling te gaan plassen. Daarna drinkt u nog een ½ liter vocht (ongeveer 3 bekers). U gaat niet naar het toilet tot de bestraling klaar is. Direct na de bestraling mag u weer plassen.
U wordt bestraald met behulp van een lineaire versneller. Dit apparaat richt een bundel röntgenstralen van hoge energie op het gebied dat bestraald moet worden.
Tijdens de bestraling ligt u op de behandeltafel op dezelfde manier als tijdens de (PET-)CT-scan. De radiotherapeutisch laboranten leggen u met behulp van de tatoeages in de juiste bestralingshouding. Vóór elke bestraling wordt er een scan gemaakt op het bestralingstoestel. Hiermee wordt gecontroleerd of uw houding goed is. Als het nodig is wordt uw houding aangepast voordat de bestraling begint. Het bestralingsapparaat zal tijdens de bestraling om u heen draaien. Van de bestraling zelf voelt u niets. U hoort alleen een zoemend geluid.
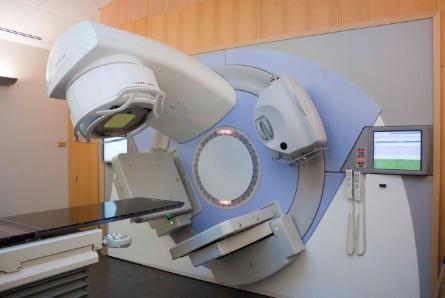
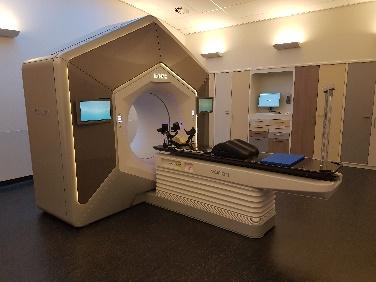
Lineaire versnellers
Tijdens uw behandeling heeft u eenmaal per week een controleafspraak met uw behandelend arts.
Welke bijwerkingen kunnen optreden?
Niet iedereen heeft evenveel last van bijwerkingen.
Bijwerkingen die kunnen optreden tijdens de behandeling.
Vermoeidheid
Vermoeidheid komt voor tijdens en na de behandeling. Het bestralen zelf kost energie, maar ook het heen en weer reizen naar de afdeling Radiotherapie. Ook de diagnose met bijbehorende spanningen levert vermoeidheid op. Ook heeft u vaak nog andere behandelingen, zoals chemotherapie of hyperthermie, die vermoeidheid veroorzaken.
Huidirritatie
Er is een kans dat de huid in het bestralingsgebied rood wordt en geïrriteerd raakt. De plaats is afhankelijk van het gebied dat bestraald wordt. Dit begint meestal twee tot drie weken na de eerste bestraling. De roodheid gaat vaak samen met jeuk en een branderig gevoel. Meestal zijn deze klachten binnen enkele weken weer verdwenen.
De doktersassistenten kunnen u altijd advies geven over het verzorgen van de huid. Meldt u zich daarvoor bij de balie (2).
Geïrriteerde blaas
Door de bestralingen kan het slijmvlies van de blaas geïrriteerd raken. Dat merkt u doordat u vaker moet plassen en het plassen pijnlijk kan zijn. Meestal herstelt zich dit binnen enkele weken na het stoppen van de bestralingen.
Geïrriteerde darmen
Door de bestralingen kan het slijmvlies van de darmen geïrriteerd raken. Daardoor kunt u (tijdelijk) diarree krijgen en/of kan de ontlasting slijm bevatten. Meestal herstelt zich dit binnen enkele weken na het stoppen van de bestralingen.
De arts kan u medicijnen geven om de klachten te verminderen.
Meer afscheiding
Door de bestraling kan de afscheiding uit de vagina toenemen. Ook is het mogelijk dat u tijdelijk wat bloed verliest uit de vagina.
Bijwerkingen die later kunnen optreden.
De bestraling kan bijwerkingen geven waar u pas maanden tot jaren later last van krijgt.
Plasklachten
Sommige mensen moeten na de bestralingen vaker plassen. Soms voelt u de plas minder goed aankomen. Dit kan leiden tot ongewild (weinig) urineverlies, vooral bij ‘druk verhogende momenten’, zoals hoesten, lachen of tillen. Soms is er urineverlies als u heel nodig moet plassen. Een enkele keer zit er bloed bij de urine. Dit kan duiden op bestralingsschade aan de blaaswand en gaat meestal over. Als dit optreedt moet u wel altijd contact opnemen met uw behandelend arts.
Veranderde ontlasting
Vaak merkt u dat u vaker ontlasting krijgt. Ook kan de ontlasting dunner blijven dan voorheen. Een enkele keer kan u perioden met krampen in de buik en diarree hebben. Ook kan u meer last hebben van een opgeblazen gevoel en winderigheid.
Soms treedt er bloedverlies op bij de ontlasting. Dit kan wijzen op bestralingsschade aan de wand van de endeldarm. Als dit gebeurt moet u wel contact opnemen met uw behandelend arts.
Overgang
Als de eierstokken in het te bestralen gebied liggen komen vrouwen, die voorheen menstrueerden, in de overgang. Eventueel kan uw arts medicijnen voorschrijven om overgangsklachten te behandelen.
Veranderde seksualiteit
Vrouwen kunnen merken dat ze minder vochtig worden tijdens seksuele opwinding.
Afhankelijk van de grootte van het bestraalde gebied, wordt de top van vagina door littekenvorming soms nauwer en de vagina korter. Er kan een spoortje slijm of bloedverlies zijn na de gemeenschap. Een enkele keer ontstaan er ook verklevingen in de vagina. Bij een verkleving zijn de vaginawanden aan elkaar gegroeid. Dit kan o.a. pijn geven bij het vrijen. In dat geval kunt u een set pelottes (staafjes) mee krijgen om dit tegen te gaan. Uw arts en de Voorlichting Radiotherapie geven u dan uitleg over het gebruik van de pelottes.
Huidverandering
De huid, in het bestralingsgebied, kan wat donkerder van kleur worden.
Rugklachten
Sommige vrouwen krijgen last van pijn in de onderrug en/of het heiligbeen (een bot van het bekken). Dit kan te maken hebben met de bestralingen. Er zijn dan kleine scheurtjes in het bot ontstaan. Dit is niet gevaarlijk. Vaak helpt het om goed in beweging te blijven. Eventueel kan uw arts pijnstillers voorschrijven.
Wat gebeurt er na de radiotherapie?
Controle afspraken
Twee tot drie weken na afloop van de bestralingen heeft u een controle afspraak met de radiotherapeut. Door uw persoonlijke situatie kan dit anders zijn. Deze afspraak is bedoeld om te controleren of de bijwerkingen van de bestraling minder zijn en om eventuele vragen van u te beantwoorden. Na afloop van de bestralingsbehandeling blijft u onder controle bij uw gynaecoloog en uw arts op de afdeling Radiotherapie.
Vragenlijsten
Voor de controles bij de gynaecoloog of radiotherapeut wordt u gevraagd een vragenlijst in te vullen.
Als u “Mijn Dossier” gebruikt, krijgt u 2 weken van te voren een bericht dat de vragenlijst klaar staat. U kunt de vragenlijst dan rustig thuis invullen.
U vindt de vragenlijst onder het kopje “taken”.
Onder het kopje “voorkeuren” kunt u meldingen zo instellen, dat u een bericht krijgt als er een vragenlijst voor u klaar staat.
Mijn Dossier aanvragen
Mijn Dossier is een digitaal medisch dossier.
Wilt u toegang tot Mijn Dossier dan kunt u zich melden bij de centrale inschrijfbalie of bij de balie van de polikliniek waar u onder behandeling bent. Op vertoon van uw legitimatiebewijs (paspoort, rijbewijs of ID-kaart) ontvangt u een code waarmee u thuis kunt inloggen.
Let op: om Mijn Dossier te kunnen gebruiken heeft u een mobiel telefoonnummer (06-nummer) nodig. Wij vragen om dit nummer bij uw inschrijving.
Meer informatie kunt u vinden onder:
www.amc.nl/web/ik-heb-een-afspraak-1/mijn-dossier.htm
Heeft u nog vragen?
Vragen over uw behandeling kunt u altijd stellen aan uw behandelend arts.
U kunt ook de Voorlichting bellen van de afdeling Radiotherapie. Zij zijn, maandag tot en met donderdag, telefonisch bereikbaar op nummer: 020-7328939. Als er niet wordt opgenomen, kunt u een boodschap inspreken op de voicemail. Zij bellen u dan zo snel mogelijk terug.
U kunt ook een email sturen naar:
voorlichting-radiotherapie@amc.nl
Wilt u meer informatie?
Voor meer informatie kunt u kijken op de volgende websites:
Bereikbaarheid afdeling Radiotherapie
Telefonisch:
- AMC: 020 - 566 3433
- Maandag tot en met vrijdag van 8.30 tot 17.00 uur
- Locatie Almere: 036 - 868 9102
- Maandag tot en met vrijdag van 8.00 tot 16.30 uur
Ruimte voor aantekeningen van uw arts of van uzelf:
…

