Wat is een GIST?
Een GIST is een zeldzame tumor van het maag-darm kanaal. Deze tumoren komen het meest voor in de maag (40 - 60%), maar kunnen ook in de dunne darm (25 - 30%), dikke darm, endeldarm (5 - 15%) en slokdarm (<1%) ontstaan. Minder dan 1% van alle maag-darm tumoren is een GIST. Dat komt neer op ongeveer 250 tot 300 nieuwe patiënten per jaar in Nederland.
De gemiddelde leeftijd bij ontdekking is rond de 65 jaar, onder de 40 jaar komen ze zeer zeldzaam voor.
De oorzaak van het ontstaan van een GIST is niet precies bekend. Het DNA is het erfelijk materiaal dat in alle cellen van ons lichaam aanwezig is. Door een mutatie (verandering) in het DNA ontstaat een verhoogde kans op een GIST. In veel gevallen komt dit door een mutatie in de expressie van het KIT-eiwit waardoor GIST ontstaan, deze mutatie is bij 80% van de GIST aanwezig.
Bepaalde tumorkenmerken, zoals de diameter, locatie en/of zogenoemde celdeling (mitose) index van de GIST zijn bepalend voor de prognose. GIST-tumoren zaaien zelden uit naar de lymfeklieren. Alleen als vergrote klieren op de beeldvorming zichtbaar zijn, worden deze bij een operatie meegenomen.
Klachten en symptomen bij GIST
Kleinere tumoren geven vaak weinig of geen klachten en worden per toeval ontdekt. Grotere tumoren kunnen bloedingen geven met daarbij behorende klachten zoals pijn, zwarte ontlasting of bloedarmoede. Vijftig procent van de grotere tumoren in de maag geeft een bloeding.
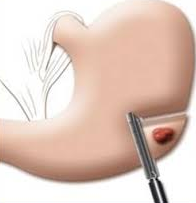
Wigresectie bij GIST
GIST kunnen met een zogenoemde wigresectie verwijderd worden. Hierbij wordt de afwijking in zijn geheel verwijderd waarbij zo veel mogelijk gezond weefsel wordt gespaard.
Bij een wigresectie hoeft er geen nieuwe verbinding (anastomose) tussen de organen te worden gemaakt. Het voordeel hierbij is dat het risico op een lekkage langs de resectierand bij een wigresectie aanzienlijk kleiner is, dan het lekkage risico wanneer er een anastomose moet worden gelegd (zie Figuur 1. Laparoscopische wig-resectie van de maag). Ook het herstel na de operatie is sneller, omdat het maag-darmstelsel bij deze minder-invasieve ingreep sneller op gang komt. Tijdens het preoperatief poliklinisch gesprek bespreekt de chirurg met u of u in aanmerking komt voor een wigresectie of dat er een uitgebreidere resectie (uitsnijding) nodig is.
Afhankelijk van de grootte, lokalisatie en de gen-mutatie van de tumor is voorbehandeling of nabehandeling soms noodzakelijk (met Glivec® (imatanib)).Dit wordt besproken in het multidisciplinaire overleg.
|
|
Figuur 1: Laparoscopische wigresectie van de maag. Bron: Amsterdam UMC - GIOCA |
Het multidisciplinairteam
Het Upper-GI-team bestaat uit de volgende medewerkers:
|
|
|
|
|
|
|
|
|
|
|
|
|
Dit hele team werkt nauw met elkaar samen om de periode van de diagnose, behandeling en ‘follow up’ zo goed mogelijk te laten verlopen voor u.
De opname
De chirurg heeft u aangemeld voor de operatie. Voor de operatie zal u een afspraak krijgen bij de poliniek Anesthesiologie. Deze afspraak zal telefonisch of op locatie zijn. De anesthesist zal met u de narcose/pijnstilling bespreken. Ongeveer een week voor de operatie wordt u gebeld door het planningsbureau voor de datum en tijd van uw opname.
Op de dag van de operatie wordt u opgenomen in het ziekenhuis. U meldt zich bij de centrale balie in de hal van locatie VUmc. U hoort daar op welke verpleegafdeling u wordt verwacht.
De verpleegkundige
- De verpleegkundige van de afdeling geeft u informatie over de opnamedag, de operatiedag en het verblijf op de afdeling.
- Ook informeert zij u over slaapmiddelen en medicijngebruik voor de operatie (premedicatie), over het tijdstip waarna u niet meer mag eten/drinken (nuchter zijn) en over het tijdstip van de operatie.
De zaalarts
- De zaalarts (en eventueel de coassistent) houdt een opnamegesprek met u en doet een lichamelijke check en een laatste check van uw medische gegevens. Als het nodig is wordt er nog bloed bij u afgenomen.
- De zaalarts (ziekenhuisarts of physician assistant) komt dagelijks bij u langs om samen met u en met de verpleegkundige de voortgang van uw herstel te bespreken. Tijdens deze visite worden beslissingen over het dagelijks beleid genomen. Regelmatig wordt ter controle bloed bij u afgenomen.
- De zaalarts overlegt met uw chirurg over uw herstel en de beslissingen die genomen worden.
De chirurg
- Op de zorgeenheid ziet u ook regelmatig uw chirurg. Vlak voor de operatie spreekt u met de chirurg om na te gaan of u nog vragen heeft over de operatie.
- Na de operatie belt de chirurg uw contactpersoon om te vertellen hoe de operatie is gegaan.
Nuchter zijn
- U mag de avond voor de operatie, vanaf 24.00 uur, niets meer eten. U mag wel heldere vloeistoffen drinken
- bijvoorbeeld thee, water, zwarte koffie, aanmaaklimonade en appelsap
- u mag GEEN melkproducten.
- In de 2 uur vóór de operatie: u mag niets meer eten en niets meer drinken (nuchter).
Uitstel
- Het komt helaas een enkele keer voor dat de operatie op het laatste moment moet worden uitgesteld. Wij zijn ons ervan bewust hoe vervelend dit voor u is.
- Wij streven er dan naar om zo snel mogelijk een nieuwe datum aan u door te geven.
Na de operatie
Na de operatie brengen we u naar de uitslaapkamer. Als u pijn heeft of misselijk bent, kunt u de verpleegkundige vragen u hier medicijnen tegen te geven. Wanneer uw bloeddruk en ademhaling goed zijn en u bent goed wakker gaat u terug naar de verpleegafdeling.
Weer naar huis
Na een laparoscopische wigresectie kunt u meestal dezelfde dag of de dag na de operatie naar huis. Belanrijk is dat u koortsvrij bent, de wond rustig is en u weer goed loopt, eet en drinkt.
Controle na opname
De patiënten blijven meestal tot 10 jaar na de operatie onder controle. Daarbij wordt vaak een CT-scan verricht om zeker te zijn dat de ziekte niet teruggekomen is. De kans daarop is in de meeste gevallen zeer laag: in de orde van 1 - 5%.
Leefregels
- Douchen/baden: u mag (kort) douchen vanaf de eerste dag na de operatie. U mag douchen met steristrips (hechtpleisters). In bad gaan mag wanneer de operatiewondjes zijn genezen.
- Fietsen/autorijden: na 24 uur in principe geen beperkingen, mits u in staat bent alle bewegingen probleemloos te maken.
- Medicijnen: u mag thuis maximaal 4x per dag 1000 mg paracetamol gebruiken (om de 6 uur). Daarnaast gebruikt u pantoprazol, 1x daags 40mg. Zo nodig krijgt u een recept mee bij ontslag.
- Sporten/lichamelijke activiteit: de eerste 3 weken mag u niet zwaarder tillen dan 5 kg. Sporten en andere lichamelijke activiteiten kunt u na 3 weken weer rustig aan hervatten op geleide van de pijnklachten.
- Voeding: na de operatie heeft u gedurende 1 week een vloeibaar dieet. Daarna mag u rustig aan weer uitbreiden naar een normaal dieet.
- Werken: ongemak en eventueel pijn, bepalen het tijdstip van uw werkhervatting.
- Wondverzorging: de pleisters mogen de dag na de operatie thuis verwijderd worden. Een nieuwe pleister is alleen nodig als de wond nog doorlekt. De steristrips (dunne langwerpige hechtpleisters) die onder de pleister zitten mag u na 5 dagen zelf verwijderen.
- De wondjes zijn meestal onderhuids gehecht en lossen vanzelf op.
Wanneer neemt u direct contact op?
- bij een nabloeding
- bij roodheid en/of zwelling van het operatiegebied
- als u koorts krijgt, boven 38.5 ºC.
- Neem tijdens kantoortijden contact op met de polikliniek Chirurgie. ’s Avonds, ’s nachts of in het weekend kunt u bellen met de Spoedeisende Hulp – zie telefoonnummers onder kopje ‘Spoed’.
Belangrijke telefoonnummers
- Centrale nummer Amsterdam UMC: 020 444 44 44
- Secretariaat Heelkunde: 020 444 47 81/020 444 45 35
- Polikliniek Heelkunde Anesthesiologie: 020 444 11 00
- Bij een medisch-inhoudelijke vraag voor de verpleegkundig consulent kunt u contact opnemen met dit algemene nummer: 020 444 11 00 (met doorkiesnummers 1, 1 en 1).
- Van maandag t/m vrijdag van 10 uur tot 12 uur is de verpleegkundig consulent bereikbaar tijdens een verpleegkundig spreekuur waarvoor u een terugbelafspraak krijgt. Of u stelt uw vraag per e-mail: gioca-upper@amsterdamumc.nl. Vermeld uw patiëntennummer in de mail.
- Locatie VUmc, zorgeenheid 6B: 020 444 22 60
- Locatie VUmc, zorgeenheid 6C: 020 444 21 60
- Locatie VUmc, zorgeenheid 2C: 020 444 21 20
Spoed
- Heeft u klachten die niet kunnen wachten tot het eerstvolgende verpleegkundig spreekuur, neem dan contact op met de (verpleegkundig) spoedlijn: 06 251 884 83
- Spoedklachten zijn onder andere: pijn, braken, diarree, koorts en toenemende kortademigheid, uitblijven van ontlasting, en niets meer kunnen eten.
- De spoedlijn is bereikbaar van maandag t/m vrijdag van 8.00 uur tot 16.00 uur.
- Buiten kantooruren kunt u bij spoed contact opnemen met uw huisartsenpost
- Bij levensbedreigende situaties belt u 112