Wat is een ablatie?
Een katheterablatie is een behandeling die aansluitend aan een elektrofysiologisch onderzoek (EFO) kan plaatsvinden. Voor meer informatie over EFO, zie de patiëntenfolder Elektrofysiologisch onderzoek (EFO). De cardioloog brengt een speciale ablatiekatheter naar uw hart. Hiermee wordt een stukje hartweefsel wat een belangrijk onderdeel is van de ritmestoornis maar niet belangrijk voor de hartfunctie, uitgeschakeld. Er wordt een klein litteken aangebracht in het hartweefsel. Soms moet er op meerdere plekken worden geableerd om de terugkeer van de ritmestoornis te voorkomen.
Voorbereiding
Voor een ablatie wordt u opgenomen op de Shortstay van het Hartcentrum, locatie AMC. Uw cardioloog zal u informatie geven over de procedure. De cardioloog bespreekt ook vooraf met u of u tijdelijk bepaalde medicijnen niet mag gebruiken of juist wel moet gebruiken.
Bij de opname zal een verpleegkundige u de volgende vragen stellen:
- Bent u overgevoelig voor bepaalde medicijnen, jodium of pleisters?
- Heeft u met uw cardioloog afgesproken of u het gebruik van uw medicijnen (bijvoorbeeld uw antistollingsmiddelen/bloedverdunners of middelen tegen hartritmestoornissen) moest stoppen of juist moest doorgaan met slikken?
- Als u vrouw bent: Weet u zeker dat u niet zwanger bent? Dit vragen wij omdat het gebruik van röntgenstraling tijdens de procedure schadelijk zou kunnen zijn voor de ongeboren vrucht.
Op de dag van de ingreep moet u nuchter zijn. Dat betekent dat u tenminste zes uur voor het onderzoek niets meer mag eten en drinken. Een slokje water bij het slikken van medicijnen mag wel.
Vlak voordat u naar de hartkatheterisatiekamer gaat, zullen wij uw liezen scheren. Maar dit kan ook op de hartkatheterisatiekamer worden gedaan. Of u kunt dit zelf al van te voren doen.
Procedure
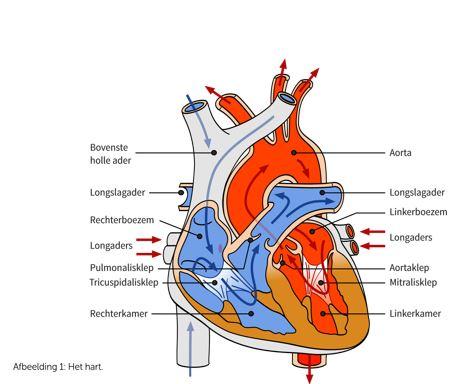
Hartritmestoornis aan de rechterzijde van het hart
Vooraf een EFO onderzoek? Voordat er met de ablatie gestart kan worden moet vaak eerst, voorafgaande aan de ablatie tijdens dezelfde procedure, de hartritmestoornis kunnen worden opgewekt en geanalyseerd. Dit gebeurt tijdens een elektrofysiologisch onderzoek (EFO). Met dit onderzoek wordt duidelijk om welke hartritmestoornis het gaat. En ook wat de belangrijkste onderdelen van de hartritmestoornis zijn. Dit is nodig om te weten om precies te kunnen bepalen waar de hartritmestoornis zit. Als de locatie bekend is kan de hartritmestoornis uit geschakeld worden. Wilt u meer weten over EFO, zie de patiënten folder Elektrofysiologisch onderzoek (EFO).
Als het noodzakelijk is om eerst te weten wat voor soort hartritme-stoornis u heeft voordat de ablatie kan worden gestart, is het van groot belang dat de ritmestoornis kan worden opgewekt en geanalyseerd. Als dat niet kan is het mogelijk dat een ablatie, en dus de behandeling, niet kan worden uitgevoerd.
Heeft u een hartritmestoornis aan de rechterzijde van het hart die behandeld gaat worden dan krijgt u vooraf aan de ablatie hulsjes in de ader geplaatst. De ablatie-katheter wordt ingebracht via een van deze hulsjes.
Hartritmestoornis aan de linkerzijde van het hart
Als de hartritmestoornis vanuit de linkerzijde van het hart komt, moet soms ook een hulsje in de (rechter) slagader in de lies worden ingebracht. Maar het is ook mogelijk dat de linkerzijde van het hart bereikt wordt via een kleine natuurlijke opening in het tussenschot tussen de twee hartboezems.
Bij 80% van de mensen is deze natuurlijke opening dichtgegroeid. Dan is het mogelijk om vanuit de lies met een speciale techniek door het boezemtussenschot van de rechter naar de linkerboezem heen prikken. Hierdoor is er toegang tot de linkerhartboezem.
Hoe is de techniek van het ableren?
Het maken van de littekens tijdens de ablatie gebeurt met radiofrequente ablatie (RF). Hierbij wordt het hartweefsel opgewarmd. Dit wordt ook wel ‘branden’ genoemd. Maar ook bevriezing van het hartweefsel is mogelijk. Dit heet cryoablatie en wordt ook wel ‘vriezen’ genoemd.
Er ontstaat op deze manier steeds een littekentje van enkele millimeters. Omdat de littekentjes zo klein zijn en de katheter steeds precies op de goede plaats moet liggen, herhaalt de cardioloog deze handeling. Net zo lang tot het littekenweefsel de prikkels volledig tegenhouden. De kans dat de hartritmestoornis nog terugkomt wordt dan zeer klein. Omdat dit een zeer nauwkeurige behandeling is kan een de behandeling wel een tot vijf uur duren. U kunt soms een branderig gevoel ervaren. Soms vinden patiënten het ook pijnlijk. Het is belangrijk om normaal te ademen. Dus ga niet diep zuchten. En blijf stil liggen zodat de kans op verschuiven van de katheter zo klein mogelijk is.
Welke soorten hartritmestoornissen kunnen behandeld worden?
Met een katheterablatie kunnen wij verschillende soorten hartritmestoornissen behandelen. Als er bijvoorbeeld een extra elektrische verbinding tussen de hartboezems en hartkamers is die hartritmestoornissen veroorzaakt, kan deze met een ablatie onderbroken worden.
Soms ontstaan er ook elektrische prikkels in het hart die zorgen voor overslagen of die een hartritmestoornis kunnen opwekken. Ook die plekken in het hart kunnen vaak met een ablatie worden uitgeschakeld.
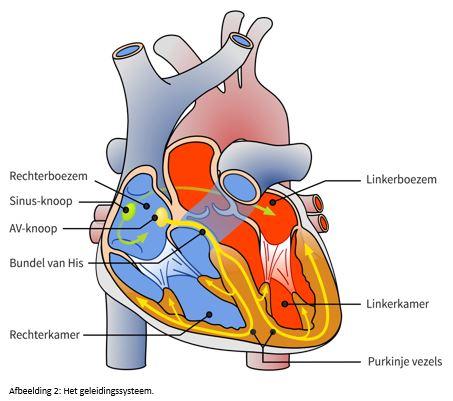
Ook ritmestoornissen die ontstaan in de buurt van de AV-knoop, kunnen wij met ablatie behandelen.
Wat is het doel van een ablatie?
Het doel van een ablatie is dat er na de ablatie geen ritmestoornis meer optreedt. Om de kans daarop zo groot mogelijk te maken tijdens de ablatie krijgt u meestal tijdens de ablatie medicijnen die het hart gevoeliger maken voor prikkels. Daarna wordt geprobeerd de hartritmestoornis weer op te wekken. Als dat niet lukt, dan heeft de ablatie succes gehad en is de kans op de terugkeer van de hartritmestoornis zeer klein. De succeskansen van een ablatie zijn wel sterk afhankelijk van de soort hartritmestoornis waarvoor u wordt behandeld. De succeskansen liggen over het algemeen tussen de 60 tot >95%. Uw behandelend cardioloog zal van te voren met u bespreken wat de succeskansen bij u zijn.
Zoals hierboven reeds besproken, is een ablatie soms alleen mogelijk als eerst de hartritmestoornis kan worden opgewekt en geanalyseerd.
Ablatie bij boezemfibrilleren
Bij een bepaalde hardnekkige hartritmestoornis, boezemfibrilleren, zijn er drie soorten ablatiebehandelingen mogelijk. Wilt u meer weten over boezemfibrilleren, zie dan de patiëntenfolder Boezemfibrilleren.
Bij de volgende ablatiebehandelingen hoeft de ritmestoornis niet te worden opgewekt:
- Een pulmonaalvenen-isolatie (PVI). Hierbij worden tijdens een katheterablatie in de linkerboezem littekens (een soort lijntjes) gemaakt rondom de longaders (pulmonaalvenen). Dit is op de plaats waar de longaders uitmonden in de linkerboezem. Het doel is de elektrische stroom hier te onderbreken. Met andere woorden: ze te isoleren van de rest van de boezem. Hiermee wordt de kans op terugkeer van boezemfibrilleren verkleind. De succeskansen van een PVI hangen belangrijk af van de grootte van de hartboezems en of het boezemfibrilleren vanzelf overgaat of steeds moet worden beëindigd met een elektrocardioversie. (Bij cardioversie wordt een te snel hartritme omgezet in een normaal ritme. Dit kan via een elektrische schok of via medicijnen.)
- Een video-assisted thoracoscopische pulmonaalvenen-isolatie (VATS-PVI of miniMaze). Dit is een chirurgische ablatie van boezemfibrilleren door de hartchirurg samen met de cardioloog-electrofysioloog. De succeskansen bij deze procedure zijn groter dan met een katheter-PVI. Dit geldt ook bij patiënten met vergrootte hartboezems of waarbij steeds met een cardioversie het boezemfibrilleren moet worden beëindigd. Maar de procedure zelf heeft een iets grotere kans op complicaties en het herstel duurt iets langer. Bij sommige patiënten worden zowel een ablatie, PVI als VATS-PVI uitgevoerd op verschillende momenten.
- Een ablatie van de bundel van His, net onder de AV-knoop. Hierbij wordt de elektrische verbinding tussen de boezems en de kamers verbroken door een litteken te maken met de ablatiekatheter. Daardoor leidt het boezemfibrilleren niet meer tot een snelle onregelmatige hartslag. Maar het gevolg hiervan is wel dat de hartslag té langzaam wordt om nog normaal te kunnen functioneren. U heeft dan een pacemaker nodig die de hartslag met elektrische prikkels op gang houdt. In voorbereiding op deze ablatie wordt de pacemaker een aantal weken tot maanden van tevoren bij u ingebracht. Deze behandeling wordt over het algemeen alleen uitgevoerd als uitgebreide medicamenteuze behandeling en soms ook ablatiebehandeling om de hartfrequentie of het boezemfibrilleren te reguleren niet voldoende werkt. De reden is dat de patiënt na deze behandeling volledig afhankelijk is van de pacemaker.
Succeskans
Bij bepaalde ritmestoornissen is de succeskans van een ablatiebehandeling bijna 100%. Voor andere ritmestoornissen, zoals boezemfibrilleren, ligt de succeskans lager. De persoonlijke situatie van de patiënt speelt daarbij een belangrijke rol. Uw cardioloog zal de kansen en vooruitzichten met u bespreken.
Soms kan na een geslaagde eerste ablatiebehandeling de ritmestoornis terugkeren. Afhankelijk van de ernst van de klachten kan de behandeling dan een of meerdere keren worden herhaald.
 Na de behandeling heeft u meestal geen ritmeverbeterende medicijnen (anti-aritmica) meer nodig. Misschien voelt u in het begin nog hartkloppingen of ‘overslagen’. Bij de meeste mensen blijkt dan uit een hartfilmpje (ECG) of een 24-uurs-ECG (Holteronderzoek) dat er geen sprake is van het terugkeren van de ritmestoornis. Meestal is er dan nog sprake van overslagen. Overslagen zijn soms wel vervelend maar vaak ook onschuldig.
Na de behandeling heeft u meestal geen ritmeverbeterende medicijnen (anti-aritmica) meer nodig. Misschien voelt u in het begin nog hartkloppingen of ‘overslagen’. Bij de meeste mensen blijkt dan uit een hartfilmpje (ECG) of een 24-uurs-ECG (Holteronderzoek) dat er geen sprake is van het terugkeren van de ritmestoornis. Meestal is er dan nog sprake van overslagen. Overslagen zijn soms wel vervelend maar vaak ook onschuldig.
Bij een ablatie voor boezemfibrilleren kunt u de eerste drie maanden nog wel klachten houden. Dit komt omdat de aangebrachte littekentjes in het hart het hart soms irriteren. Het kan soms zelfs tijdelijk méér last van boezemfibrilleren geven maar ook extra hartslagen, moeheid of een gevoelige borst. Dit betekent niet dat de behandeling geen succes heeft gehad. Na ongeveer 3 maanden moeten deze bijwerkingen over zijn. Dan kan gekeken worden hoe succesvol de behandeling voor u is geweest. Een regelmatige en gezonde leefstijl kan uw herstel versnellen en de kans op terugkeer van ritmestoornissen verkleinen.
Risico’s
Er zijn, zoals bij iedere behandeling, ook mogelijke risico’s verbonden aan deze procedure. Maar de risico’s zijn klein. De risico’s zijn grotendeels hetzelfde als bij een elektrofysiologisch onderzoek (vaak wordt tijdens de ablatie ook het elektrofysiologisch onderzoek gedaan).
- Bij een elektrofysiologisch onderzoek of ablatie bestaan deze risico’s vooral uit vaatcomplicaties bij de lies. De kans hierop is ongeveer 1-3%. Dit is afhankelijk van de lichaamsbouw, het naleven van de leefregels na de ablatie en van het gebruik van bloedverdunners voor en na de procedure.
- De vaatcomplicatie bestaat vooral uit een kans op een (flinke) bloeduitstorting (hematoom). Dit wordt ook veroorzaakt door de ruime hoeveelheid bloedverdunners die u (extra) krijgt. Deze krijgt u tijdens de procedure en vaak ook voor en na de procedure. De bloedverdunners krijgt u om de kans op stolselvorming in het hart tegen te gaan.
- De kans op een trombosebeen is laag (<0.5%) en de kans dat een interventie-radioloog of vaatchirurg de ader in de lies moet repareren is ook laag (<0.5%).
- Verder is er een kleine kans (<0.5%) op een perforatie van het hart (in de linker hartboezem ongeveer 0.5-1%). Hierbij ontstaat een klein gaatje in het hart waar- door er bloed in het hartzakje kan komen.
De procedure moet dan vaak worden beëindigd, ook als het onderzoek nog niet klaar is. Vaak gaat een dergelijke bloeding vanzelf weer over. Dit wordt wel uitvoerig gecontroleerd (met echo’s). Soms moet het bloed in het hartzakje eruit uitgehaald worden. Dat kan ook tijdens dezelfde procedure nog gebeuren. Dat gebeurt met een prik onder de ribbenboog na plaatselijke verdoving. De kans dat er een hartchirurg nodig is om het gaatje dicht te maken is zeer klein (<0.1%). - Verder kan het zijn dat u overgevoelig blijkt te zijn voor de gebruikte medicijnen, desinfecteermiddel of materialen (plakkers, pleisters, enzovoort).
- Ook kan het zijn dat u het bewustzijn verliest door een zeer snelle ritmestoornis. Die ritmestoornis wordt dan snel gestopt met een cardioversie.
- Verder is er bij procedures in de linker hartboezem of linker hartkamer een kleine kans (<0.5%) op een herseninfarct door bloedstolsels of luchtbelletjes.
Uiteraard doen wij er alles aan om dit te voorkomen. Voor en tijdens de procedure controleren wij ook hierop uitvoerig. Tijdens de procedure worden er ook bloedverdunners gegeven om de kans op stolselvorming zo klein mogelijk te maken. Hierdoor is de kans op een liesbloeding weer wat groter maar hiervoor wordt gekozen omdat dit beter te behandelen is. En het geeft minder schade dan een herseninfarct. - Er zijn essentiële onderdelen in het hart die we (vaak) niet willen beschadigen. Zoals de AV-knoop, de bundel van His, de hartkleppen, zenuwen die achter het hart langs naar het middenrif lopen of de hartvaten aan de buitenkant van het hart. Als het onderdeel van de hartritmestoornis dat geableerd zou moeten worden zich mogelijk te dicht in de buurt bevindt van deze onderdelen dan doen wij extra onderzoek om dit verder uit te zoeken. Bijvoorbeeld een hartkatheterisatie tijdens dezelfde procedure. Of wordt er afgezien van ablatie. Ook is het mogelijk dat wij de verhoogde risico’s eerst met u bespreken voordat wij verder gaan. Maar mogelijk zijn deze verhoogde risico’s al van te voren met u besproken.
Nazorg
Als het onderzoek klaar is worden de katheters en de hulsjes verwijderd. Om de prikgaatjes te laten sluiten, worden ze eerst met de hand dichtgedrukt. Daarna wordt een drukverband of een speciale drukpleister aangebracht welke een aantal uren moet blijven zitten.
Na het onderzoek moet u enkele uren, maar soms ook een hele dag of nacht, bedrust houden. Als het nodig is wordt uw hartritme zorgvuldig in de gaten gehouden. Dit gebeurt met een soort ‘Holter’-kastje (telemetrie) ook als u weer op de afdeling bent. Als u naar huis gaat (vaak de volgende dag), mag u niet zelf autorijden of fietsen. U mag een week lang geen zware dingen tillen, niet fietsen en niet autorijden omdat de lies nog moet herstellen. Bij traplopen raden wij u aan om het rechterbeen gestrekt te houden. Sporten raden wij sterk af in de eerste 2 weken. Ook dit is om de lies de kans te geven geheel te herstellen. Hierna zijn er in principe geen belemmeringen meer door de procedure.
Mochten er thuis toch problemen optreden na het onderzoek, bijvoorbeeld van de lies, dan kunt u dag en nacht contact opnemen met onze Eerste Harthulp: 020 -566 5700.
Als u voor de ablatiebehandeling al bloedverdunners gebruikte moet u daar hoogstwaar- schijnlijk tenminste 3 maanden en mogelijk zelfs de rest van uw leven mee doorgaan. Dit is om de kans op stolselvorming in het hart, en dus de kans op een herseninfarct, te verkleinen. Patiënten die nog geen bloedverdunners voor de ablatie gebruikten krijgen na een ablatie vaak voor 3 maanden een bloedplaatjesremmer voorgeschreven. Dit is een lage dosering acetylsalicylzuur (Aspirine). Dit voorkomt dat er stolsels op de ablatie-littekens komen. Uiteraard kan dit per persoon verschillen. Uw cardioloog zal met u bespreken wat in uw geval het beste is.
Een à drie maanden na het onderzoek krijgt u een poliklinische controle in het Hartritmecentrum.

